Tempo di lettura: 3 minutiLa solitudine è una delle sfide più difficili per chi convive con l’Alzheimer, e ancora di più per chi si occupa dell’assistenza. Secondo il Censis, un caregiver su cinque riferisce di non ricevere alcun aiuto, mentre il costo medio per paziente arriva a 72 mila euro all’anno. Il rapporto, presentato in occasione della Giornata Internazionale dell’Alzheimer, traccia un quadro preoccupante. L’Alzheimer colpisce soprattutto le donne: sono il 62,2% dei pazienti, e oltre il 70% dei caregiver è di sesso femminile. Molte di queste sono figlie che assistono madri longeve, vedove e sempre più sole.
La solitudine dei caregiver
Il rapporto del Censis sottolinea che il peso dell’assistenza ricade in larga parte sui caregiver familiari. Il 68,3% di loro afferma di sentirsi solo, mentre l’84,9% si considera utile, pur tra grandi difficoltà. La malattia non condiziona solo la vita del paziente, ma anche quella di tutta la famiglia. Più della metà dei caregiver riferisce tensioni familiari legate alla gestione della malattia. Il 41,1% delle famiglie si affida a una badante, ma sempre più spesso si opta per badanti non conviventi, una tendenza in crescita. La pandemia ha peggiorato la situazione, limitando le risorse e aumentando il senso di abbandono.
I costi economici per le famiglie
L’Alzheimer non è solo una tragedia umana, ma anche economica. I costi per assistere un malato di Alzheimer sono cresciuti negli ultimi anni. Il Censis stima che il costo medio per paziente è di 72.000 euro all’anno. Questo rappresenta un aumento del 15% rispetto al 2015. Quasi la metà di questi costi ricade direttamente sulle famiglie, che si trovano a dover gestire la malattia con un’assistenza pubblica limitata e spesso inadeguata.
Il 42,3% dei caregiver afferma che negli ultimi anni non ci sono stati miglioramenti nell’offerta di servizi per l’Alzheimer. Per il 29,8%, la situazione è addirittura peggiorata. Dopo la pandemia, la gestione della malattia sembra essere sempre più delegata alle famiglie, lasciando i caregiver a fronteggiare da soli i costi e le sfide dell’assistenza.
I pazienti con decadimento cognitivo lieve
Oltre ai pazienti già diagnosticati con Alzheimer, ci sono molti altri che si trovano in una fase precoce della malattia. Il Censis ha condotto un’indagine su persone con diagnosi di decadimento cognitivo lieve, o Mci (Mild Cognitive Impairment). Si tratta di pazienti relativamente giovani, con un’età media di 71 anni, e quasi la metà del campione ha meno di 70 anni. In questo gruppo non si riscontra una prevalenza femminile, come accade invece per l’Alzheimer.
Il 60% dei pazienti con meno di 70 anni ha consultato uno specialista entro sei mesi dalla comparsa dei sintomi. Tra chi ha più di 71 anni, però, la metà ha aspettato un anno o più. Questa differenza nei tempi di diagnosi riflette una certa tendenza alla sottovalutazione dei sintomi, soprattutto nei pazienti più anziani. In media, i pazienti con Mci impiegano due anni prima di ottenere una diagnosi.
La paura del peggioramento
La diagnosi di decadimento cognitivo lieve non è vissuta con leggerezza. Il 90% dei pazienti afferma di temere il peggioramento della propria condizione, e per l’88,2% i farmaci rappresentano l’unica speranza per affrontare il futuro. La diagnosi precoce è cruciale: il 42,2% dei pazienti ritiene che ottenere una diagnosi sia importante per iniziare a essere seguiti e rallentare il decorso della malattia. Con nuovi farmaci all’orizzonte, la speranza è che una diagnosi precoce permetta di accedere a terapie innovative che potrebbero fare la differenza.

La mancanza di servizi di assistenza
Patrizia Spadin, Presidente dell’Aima (Associazione Italiana Malattia di Alzheimer), ha sottolineato la condizione delle famiglie colpite dall’Alzheimer. La malattia continua a rappresentare una sfida enorme, e il sistema di assistenza pubblica non è all’altezza. Nonostante anni di richieste e appelli da parte delle associazioni, la politica e le istituzioni sembrano non riuscire a dare risposte concrete. Il sistema di assistenza è bloccato su misure insufficienti, mentre le famiglie restano sole a fronteggiare una malattia devastante, ribadisce la presidente.
Il problema è particolarmente grave per chi ha una forma lieve di deterioramento cognitivo. Spadin sottolinea che queste persone, che rappresentano una vasta parte della popolazione, devono essere individuate e seguite. Tuttavia, il sistema non ha le risorse necessarie per prendersi cura di un numero crescente di pazienti.
La sfida della diagnosi e della presa in carico
Ketty Vaccaro, Responsabile della Ricerca Biomedica e Salute del Censis, ha evidenziato la staticità della condizione dei pazienti e dei loro caregiver. Nonostante i progressi nella ricerca, le famiglie continuano a fronteggiare grandi difficoltà: dalla diagnosi, che richiede in media due anni, alla mancanza di servizi di assistenza domiciliari adeguati. I pazienti e le loro famiglie devono affrontare un percorso lungo e faticoso, in cui la solitudine è una costante.
La diagnosi precoce è fondamentale per rallentare il decorso della malattia e accedere ai nuovi farmaci, che potrebbero essere disponibili a breve. Tuttavia, il sistema di assistenza attuale è carente e non in grado di fornire un supporto adeguato. Per molti pazienti, l’unica speranza concreta è rappresentata dalle nuove terapie farmacologiche, ma l’accesso a queste cure resta limitato.

 HEALTH INNOVATION SHOW 2024Novembre 15, 2024 - 11:05 am
HEALTH INNOVATION SHOW 2024Novembre 15, 2024 - 11:05 am HEALTH INNOVATION SPACE 2024Novembre 15, 2024 - 10:20 am
HEALTH INNOVATION SPACE 2024Novembre 15, 2024 - 10:20 am SALUTE E LEGGE DI BILANCIO 2025Ottobre 23, 2024 - 12:38 pm
SALUTE E LEGGE DI BILANCIO 2025Ottobre 23, 2024 - 12:38 pm
Tumore alla prostata e diagnosi precoce, al via screening gratuito in Lombardia
Anziani, Economia sanitaria, NewsA novembre 2024 partirà in Lombardia il primo programma di screening in Italia per la diagnosi precoce del tumore alla prostata, basato sull’esame del PSA. Si tratta di una novità importante, nonostante il test sia ancora oggetto di dibattito tra gli esperti per la sua efficacia. Il cancro alla prostata è il tumore più diffuso tra gli uomini, con 41.100 nuove diagnosi stimate nel 2023. Lo screening interesserà inizialmente i residenti lombardi di 50 anni e, anno dopo anno, sarà esteso a tutti gli uomini tra i 50 e i 69 anni. L’adesione sarà possibile attraverso il Fascicolo sanitario elettronico, mentre la Regione sta mappando le strutture pubbliche e private accreditate per garantire la copertura del servizio.
Il test del PSA
Il test del PSA è utilizzato dagli anni Ottanta, principalmente per monitorare e seguire l’evoluzione del tumore alla prostata. Si tratta di un esame del sangue che rileva la presenza dell’antigene prostatico-specifico (PSA), una proteina prodotta dalla prostata, presente soprattutto nel liquido seminale, ma in piccole quantità anche nel sangue. Tuttavia, il PSA non è specifico delle cellule tumorali: può essere elevato in caso di tumore, ma anche per disturbi come l’ipertrofia prostatica, infezioni o infiammazioni. Per anni si è tentato di utilizzare questo test per lo screening di massa, ma l’inaffidabilità dei risultati ha portato la comunità medico-scientifica a sconsigliarne l’uso a tale scopo. Un PSA elevato può portare a ulteriori esami invasivi e trattamenti non necessari, spesso per patologie indolenti o inesistenti. Attualmente, solo in Lituania esiste un programma nazionale di screening per il cancro alla prostata basato sul PSA.
Esame del PSA per la diagnosi precoce del tumore alla prostata
“È un dato di fatto che l’esame del PSA permetta di intercettare un tumore in una fase precoce che può essere trattato più efficacemente. Quello che va però evitato è il rischio di sovradiagnosi e di sovratrattamento, cioè di considerare questo test come sufficiente a stabilire se è presente un tumore e se sia opportuno un eventuale intervento” spiega per AIRC Francesco Montorsi, primario di Urologia dell’IRCCS Ospedale San Raffaele e professore ordinario di urologia all’Università Vita-Salute San Raffaele. “Ogni anno molti pazienti vengono da me con un tumore alla prostata in fase avanzata. Tutti hanno in comune un PSA elevatissimo e il fatto di non essersi mai sottoposti a questo esame fino a quel momento”. Il punto, quindi, non è se usare o meno il PSA, bensì come valutare un eventuale risultato positivo. “Un PSA elevato non significa infatti che sia presente un tumore, né che esso sia più o meno aggressivo, o che sia necessario operare. Significa solo che la persona merita di essere sottoposta a ulteriori esami prima di decidere se e come intervenire.”
In caso di esito positivo
A fronte di un PSA elevato, le linee guida internazionali indicano che il medico deve informare il paziente del fatto che saranno necessari ulteriori approfondimenti. A distanza di qualche mese, se il PSA è ancora elevato, si suggerisce una risonanza magnetica multiparametrica che permette di individuare eventuali aree sospette. Se risulta negativa, non si procede e si rivede il paziente un anno dopo. Se invece è positiva, allora solo a quel punto si sottopone il paziente a biopsia, un esame invasivo che aiuta a chiarire il tipo di tumore e il grado (più alto è il grado e maggiore è l’aggressività del tumore).
“Un secondo elemento da considerare è che la chirurgia ha fatto passi in avanti notevoli. Un intervento alla prostata non significa necessariamente essere condannati a una vita di incontinenza o impotenza, com’era un tempo” spiega Fabrizio Dal Moro, direttore del reparto di urologia dell’Azienda ospedaliera dell’Università degli studi di Padova. “Questo è possibile grazie alla chirurgia localizzata e a quella robotica, che permettono alla maggior parte dei pazienti operati di superare l’incontinenza poco tempo dopo la rimozione del catetere. Chiaramente la possibilità di intervenire in modo meno invasivo dipende dallo stato di avanzamento della malattia. Se la intercettiamo prima, abbiamo maggiori possibilità di una buona ripresa post-operatoria”.
Sostenibilità del SSN
Il PSA è un semplice test del sangue, dal prezzo irrisorio, la risonanza magnetica è invece molto più costosa e richiede personale altamente specializzato. Alcuni studi internazionali hanno mostrato che il test del PSA dà qualche vantaggio sul tumore. Lo suggeriscono, per esempio, i risultati di un follow up a oltre 10 anni dalla diagnosi, ottenuti grazie a uno studio terminato nel 2011 e condotto in 15 Paesi europei con il coordinamento di Fritz Schröder e colleghi, dell’Erasmus University di Rotterdam, nei Paesi Bassi. Questi dati hanno mostrato che lo screening su alcune fasce di popolazione intorno ai 50 anni d’età porterebbe a una riduzione della mortalità del 30 per cento circa. Si tratta di risultati ancora più convincenti rispetto a quelli per lo screening del tumore della mammella.
“Il tema è delicato” conclude Montorsi. “Conta tenere a mente che di fronte a un risultato positivo di PSA, non è scontato che ci sia un tumore, che le cure non sempre sono necessarie, e che bisogna sempre valutare che cosa è meglio per ogni paziente e per ogni servizio sanitario, rimanendo saldi nell’ottica di evitare interventi non necessari.”
Tumore al seno: nuovo approccio radioterapico riduce il numero di sedute di cura
Associazioni pazienti, News, NewsDurante l’ultimo Congresso ESMO (Società Europea di Oncologia Medica) sono stati presentati i risultati di un importante studio francese (HypoG-01) su oltre 1000 donne con tumore al seno. I risultati hanno ribadito il ruolo cruciale della radioterapia. Tuttavia lo studio ha confermato l’efficacia di un approccio radioterapico più breve, chiamato “blando ipofrazionamento” (15 sedute) che prevede trattamenti con durata ridotta. “Questo nuovo regime si è dimostrato sicuro, con risultati simili ai trattamenti di durata tradizionale (25 + altre eventuali 5 sedute) e non ha aumentato il rischio di linfedema del braccio, uno degli effetti collaterali più temuti dalle pazienti”. A raccontare le novità del congresso è la dott.ssa Antonella Ciabattoni, segretario alla Presidenza AIRO, radioterapista oncologo dell’Ospedale San Filippo Neri, ASL Roma 1.
Cura del tumore al seno, perché è tanto temuto il linfedema
“Per linfedema si intende il gonfiore e aumento di volume del braccio dalla parte della mammella operata, che si manifesta circa in 2 donne su 10 dopo chirurgia e radioterapia dei linfonodi. Questo effetto provoca un risultato estetico e funzionale molto negativo e, una volta che si verifica, non è mai completamente reversibile. Si temeva che il blando ipofrazionamento, che aumenta lievemente la dose per seduta, potesse peggiorare il rischio di questo importante effetto collaterale. Lo studio in oggetto ha dimostrato che, in un arco di tempo di quasi 5 anni, questo rischio non è aumentato”.
Nuovo approccio alla radioterapia
“L’aspetto innovativo della radioterapia ipofrazionata è nella sua capacità di ridurre il numero totale di sedute, senza comprometterne l’efficacia. Questo permette alle pazienti di completare il ciclo di cure più rapidamente e di tornare più velocemente alla loro vita normale, limitando gli effetti collaterali e migliorando il benessere generale, con un impatto decisamente più positivo sulla qualità della vita. Inoltre questo approccio permette una buona integrazione della radioterapia con altre terapie sistemiche, come la chemioterapia e migliora l’accesso al trattamento per un numero maggiore di pazienti. Per questo motivo ci stiamo orientando verso regimi di trattamento sempre più brevi, fino a sole 5 frazioni: in altre parole, stessa efficacia in meno tempo e con minor disagio per le donne con tumore al seno”.
Organoidi avatar per curare i tumori
News, Ricerca innovazioneDegli organoidi, vale a dire repliche in miniatura di organi e tessuti umani, sono stati usati per testare l’efficacia di farmaci anticancro. Sembra uscita da un film di fantascienza la sperimentazione avviata all’Istituto Nazionale Tumori Regina Elena (Ire) di Roma. A beneficiarne sono dei pazienti con tumore in stato molto avanzato, che sono stati trattati in seguito proprio grazie all’analisi molecolare sugli organoidi.
Organoidi: una rivoluzione nella ricerca oncologica
Insomma, la novità consiste nel riprodurre in laboratorio una miniatura perfetta dell’organo malato, una replica tridimensionale capace di comportarsi proprio come farebbe nel corpo. Questo è esattamente ciò che fanno gli organoidi, “avatar” biologici in grado di riprodurre la complessità genetica e biologica di organi e tessuti umani, in particolare quelli affetti da tumori. Grazie a questa tecnologia all’avanguardia, la ricerca sul cancro ha fatto un salto in avanti importante, permettendo di testare l’efficacia dei farmaci in modo rapido, sicuro e soprattutto personalizzato.
Come degli avatar
Gli organoidi sono proprio come degli avatar, modelli tridimensionali derivati dai tessuti tumorali dei pazienti. A differenza delle classiche colture di cellule su piastre bidimensionali, gli organoidi ricreano fedelmente la struttura e il comportamento del tumore, permettendo agli scienziati di osservare come risponde ai farmaci in un ambiente che imita quello reale. In sostanza, queste “repliche in miniatura” offrono un quadro dettagliato e realistico del tumore, rendendo possibile testare trattamenti prima di applicarli al paziente, migliorando l’efficacia delle terapie e riducendo gli effetti collaterali.
La piattaforma Opera Phenix Plus
A supportare questa rivoluzione c’è la piattaforma Opera Phenix Plus, un sistema avanzato che permette di analizzare in modo dettagliato l’efficacia dei trattamenti su colture cellulari e organoidi. Ad oggi, ha elaborato ben 5,2 terabyte di immagini, corrispondenti a 1.405 analisi approfondite. Questa enorme mole di dati aiuta i ricercatori a comprendere meglio come i diversi tipi di tumori rispondono a una gamma di farmaci, inclusi i classici chemioterapici e i trattamenti più innovativi a bersaglio molecolare.
I trattamenti testati
Un esempio concreto? Due pazienti, una donna con tumore ovarico e un uomo affetto da tumore gastrico, entrambi in stadio avanzato e con recidive, hanno beneficiato direttamente di questa tecnologia. Grazie agli organoidi derivati dai loro tumori, gli oncologi sono stati in grado di testare circa 20-30 farmaci diversi e scoprire con precisione quali fossero più efficaci. Il risultato? I pazienti hanno ricevuto il trattamento migliore, evitando terapie inutili o potenzialmente dannose.
Benefici per i pazienti e per il Sistema sanitario
Testare i farmaci su organoidi non è solo un vantaggio per il paziente, ma anche per il Sistema sanitario. Evitando la somministrazione di terapie inefficaci, si risparmiano tempo e risorse preziose, limitando anche gli effetti collaterali che potrebbero insorgere da trattamenti non idonei. In un contesto di risorse limitate e necessità di trattamenti sempre più mirati, questa tecnologia si sta rivelando un vero e proprio punto di svolta.
Il workshop internazionale
Proprio su questi temi si concentrerà il sesto Workshop Ire sulla Oncologia Traslazionale, un appuntamento imperdibile per esperti di tutto il mondo. Oggi e domani (23 e 24 settembre), i maggiori luminari della ricerca oncologica si riuniranno per discutere le ultime scoperte sugli organoidi. Giovanni Blandino, Direttore della Unità di Ricerca Oncologica Traslazionale all’Ire, ha spiegato come questo approccio innovativo abbia già fornito risultati sorprendenti: “Abbiamo coltivato organoidi tumorali prelevati da pazienti complessi e li abbiamo sottoposti a farmaci chemioterapici e a bersaglio molecolare. I risultati ci hanno fornito informazioni precise sulla sensibilità del tumore, consentendo di personalizzare la terapia prima ancora di somministrarla al paziente.”
Un futuro di terapie personalizzate
Secondo Gennaro Ciliberto, direttore scientifico dell’Ire, gli organoidi stanno aprendo nuove strade per comprendere fenomeni complessi come la resistenza ai farmaci, lo sviluppo delle metastasi e l’interazione tra il tumore e il sistema immunitario. Al workshop internazionale si parlerà proprio di come accelerare il passaggio dalla ricerca preclinica alla clinica, puntando a soluzioni terapeutiche sempre più personalizzate.
In un futuro non troppo lontano, grazie agli organoidi, potremmo arrivare a una vera e propria rivoluzione nella cura del cancro: trattamenti su misura per ogni paziente, riducendo al minimo i rischi e massimizzando le possibilità di guarigione. Una speranza concreta che, grazie a queste tecnologie, si sta trasformando in realtà.
Leggi anche:
Tumori, il 40 per cento evitabile con una vita sana
Fumo fa 750 mila morti all’anno in EU, WALCE riparte da Padova
Associazioni pazienti, Benessere, Eventi d'interesse, News, News, Prevenzione, Stili di vitaIl fumo di tabacco è la prima causa di morte in Europa con 750 mila decessi all’anno. In Italia, fuma una persona su 4 (24%), percentuale che cresce tra i giovani (30,2%) che usano sigarette tradizionali, tabacco riscaldato o sigaretta elettronica. Circa uno studente su 3 tra i 14 e i 17 anni ha fatto uso nell’ultimo anno di un prodotto a base di tabacco o nicotina. Consumi lievemente maggiori si riscontrano tra le ragazze.
L’iniziativa
WALCE (Women Against Lung Cancer in Europe) A.P.S. rilancia per il biennio 2024-25 la campagna itinerante “Esci dal tunnel. Non bruciarti il futuro”, partendo da Padova. L’iniziativa, realizzata con il supporto non condizionato di AstraZeneca, è dedicata alla prevenzione e informazione sui rischi legati al fumo,
Sabato 21 e domenica 22 settembre, la centrale Piazzetta Sartori ospita uno stand a forma di sigaretta, lungo 14 metri e alto 3. Il tunnel è strutturato al suo interno secondo un percorso multimediale che attraversa i vari step dei danni da fumo di sigaretta e del tumore al polmone, con ingresso libero e gratuito dalle 10.00 alle 18.00.
I visitatori, accolti da oncologi e pneumologi, potranno rivolgere agli specialisti domande sui danni del tabacco e sui percorsi di disassuefazione, sui fattori di rischio legati al tumore del polmone. Potranno inoltre sottoporsi a un test spirometrico e consultare materiale divulgativo realizzato da WALCE A.P.S.
Fumo, prevenzione e diagnosi precoce del carcinoma polmonare
Prevenzione e diagnosi precoce del carcinoma polmonare sono anche gli obiettivi del programma pilota attivo da due anni, coordinato dalla RISP – Rete Italiana Screening Polmonare. È rivolto a tutti i cittadini tra i 55 e i 75 anni, forti fumatori o ex forti fumatori che possono accedere gratuitamente alla TAC spirale a basso dosaggio offerta in 18 centri italiani.
«Parliamo tanto di Medicina personalizzata, ma anche la prevenzione dovrebbe seguire lo stesso processo di capillarizzazione, arrivare cioè a tutti, perché è solo così che riusciamo a essere efficaci» – dichiara Silvia Novello, Presidente WALCE A.P.S.
«In questa prospettiva attraverso questa campagna dal 2015 abbiamo diffuso in numerose città messaggi e consigli di prevenzione primaria, a volte anche tornando dove eravamo già stati. Il gran numero di persone che hanno visitato il tunnel, un terzo delle quali giovani, il riscontro ottenuto sui media e sui canali social, le esperienze e le risposte che siamo riusciti a dare sono un importante risultato raggiunto, una tappa in un percorso complesso quale è quello di fare educazione in ambito sanitario e di prevenzione».
I centri antifumo in Italia
I Centri antifumo sul territorio nazionale sono in calo malgrado nel nostro Paese siano attribuibili al fumo di tabacco oltre 93 mila decessi l’anno con costi diretti e indiretti che superano i 26 miliardi di euro.
Dal suo avvio nel 2015, la campagna “Esci il dal tunnel. Non bruciarti il futuro” ha raggiunto 11 principali capoluoghi italiani e 2 grandi capitali europee, accogliendo oltre 16.000 visitatori e realizzando quasi 4.000 spirometrie. I dati anonimi sui visitatori mostrano un interesse trasversale: i fumatori sono il 32,4%, il 30,3% gli ex-fumatori e il 36,8% i non fumatori, con una leggera prevalenza maschile (57%). Le domande più frequenti hanno riguardato i metodi per smettere di fumare, i rischi del fumo passivo e i tempi necessari per ridurre il rischio di tumore dopo aver smesso.
Prevenzione
La scelta di ripartire da Padova non è casuale: l’occasione è l’Open Day che negli stessi giorni coinvolge i Dipartimenti dell’Azienda Ospedaliera – Universitaria e l’Istituto Oncologico Veneto – IOV.
«L’iniziativa Open Day “VIA SALUTIS”, coordinata dai due Dipartimenti DSCTV e DiSCOG dell’Università di Padova si inserisce in una progettualità più ampia dell’Ateneo Patavino focalizzata alla prevenzione delle principali patologie neoplastiche e di altre patologie croniche derivate da uno scorretto stile di vita» – afferma Federico Rea, Direttore Divisione Chirurgia toracica e Centro trapianto polmone del Policlinico Universitario di Padova.
«L’evento, in sinergia e con il patrocinio di WALCE A.P.S., affronterà diverse tematiche riguardanti il “benessere generale” della popolazione e offrirà un panorama delle più innovative strategie terapeutiche per le malattie neoplastiche. In particolare, il tumore del polmone che è sempre stato considerato un “Big Killer” oggi è al centro di una rivoluzione terapeutica per i numerosi farmaci innovativi che offrono notevoli risultati in combinazione con la chirurgia. Allo stesso tempo è necessario promuovere una forte azione per smettere di fumare e quindi riteniamo che far coincidere la prima tappa a Padova della 7a edizione della Campagna “Esci dal Tunnel. Non bruciarti il futuro” con l’Open Day rappresenti una perfetta sinergia di intenti».
La campagna dopo la tappa di Padova raggiungerà altre 6 città:
2024: Milano (MIND – Milano Innovation District), Pisa.
2025: Pescara, Messina, Taranto, Catanzaro
Influenza, Covid e prevenzione, cosa dice il medico di famiglia
Rubriche, PrevenzioneIl dottor Corrado Calamaro
Se qualche anno fa non si ponevano dubbi, oggi non tutti sanno bene se e quando fare il vaccino per il Covid. E, al di là del virus che ci ha tenuti in casa durante la pandemia, chi e quando dovrebbe fare il vaccino antinfluenzale? Sono domande che abbiamo rivolto al dottor Corrado Calamaro, medico di medicina generale di grande esperienza.
Il Covid è diventato molto simile ad un’influenza – ci dice – ma può essere ancora molto pericoloso per soggetti fragili o in là con gli anni. In generale, anche se non pericoloso, può essere molto pesante anche per i più giovani.
È ancora utile ricorrere al vaccino?
Indispensabile per i soggetti a rischio, consigliabile per i pazienti che sono a contatto con persone anziane o fragili.
E l’influenza?
Ci aspettiamo di fare i conti con un ceppo molto aggressivo, anche in questo caso è indispensabile affidarsi ai consigli del proprio medico e pensare alla vaccinazione.
Non faranno male tutti questi vaccini?
So che la domanda è provocatoria, ma le assicuro che il pericolo non viene, e non è mai venuto, dalle vaccinazioni. Se facessimo uno studio comparativo ci accorgeremmo che le fake news hanno fatto molte più vittime di tante malattie. I vaccini hanno salvato e salvano milioni di vite ogni anno.
Molte persone vaccinate lamentano di aver preso l’influenza nonostante tutto.
Sì, me lo sento dire spesso.
E dunque?
Non si deve pensare al vaccino come ad uno scudo magico. È più come un addestramento per il nostro sistema immunitario che, quando incontrerà il virus, saprà già come affrontarlo. Questo significa, guarire prima e sviluppare una forma influenzale ben più tenue.
Si sente sempre parlare di prevenzione, ci sintetizza schematicamente quali sono gli screening di base?
Domanda impegnativa, ok proviamo a schematizzare. Quelli che servono sia agli uomini che alle donne sono: controllo della pressione arteriosa, andrebbe fatto con costanza per prevenire ipertensione, malattie cardiovascolari e ictus. Ancora, esame del colesterolo e lipidogramma per prevenire malattie cardiovascolari. Glicemia e test per il diabete per avere una diagnosi precoce del diabete di tipo 2.
Solo questi?
Direi proprio di no. Ai pazienti oltre i 49 anni consiglio uno screening per il tumore del colon-retto. Andrebbe fatto a partire dai 50 anni con una colonscopia o almeno con un esame del sangue occulto nelle feci. Come purtroppo ci ha mostrato il caso di Totò Schillaci, il tumore al colon è un nemico temibile, ma con la prevenzione può essere evitato o preso in tempo.
Se dovesse individuare degli esami da consigliare specificamente ai maschi?
Per i maschi è cruciale lo screening per il tumore alla prostata, a partire dai 50 anni (45 anni per chi è a rischio), tramite PSA (antigene prostatico specifico, ndr) e visita andrologica. Inoltre, è importante un autoesame mensile e visita medica periodica a partire dall’adolescenza per individuare eventuali tumori ai testicoli. Sempre agli uomini consiglierei uno screening per l’aneurisma dell’aorta addominale, da fare una volta tra i 65 e i 75 anni per uomini che presentano fattori di rischio.
Per le donne?
Sicuramente una visita ginecologica, ma anche il pap test e HPV test (screening per il tumore del collo dell’utero). Sarebbe bene fare il pap test almeno ogni 3 anni dai 25 ai 30 anni, poi HPV test ogni 5 anni dai 30 ai 65 anni. Questo aiuta ad individuare precocemente eventuali lesioni pre-cancerose o il tumore al collo dell’utero. Ancora, la mammografia (screening per il tumore al seno) da fare ogni 2 anni a partire dai 50 anni, o prima per donne con un rischio familiare. Per le signore in menopausa la densitometria ossea (screening per l’osteoporosi).
Un bel po’ di cose da tenere sotto controllo, non le pare?
Se dedicassimo anche solo la metà del tempo che trascorriamo sui social o a giocare con gli smartphone a prenderci cura di noi stessi beh, otterremmo dei risultati eccezionali. Diamo una grande importanza a cose che di importanza ne hanno poca, senza comprendere che l’unico bene vero che abbiamo è la salute.
C’è un ultimo consiglio che vorrebbe darei ai nostri lettori?
Affidatevi al vostro medico di famiglia. Non ogni medico è adatto ad ogni paziente, può esserci più o meno “feeling”, ma ricordandovi che avete sempre la possibilità di scegliere. Stabilite con lui un rapporto sincero e di fiducia, pretendete che vi dedichi tempo, ma fatelo sempre con rispetto e comprendendo i suoi carichi di lavoro. Ricordate che il medico di famiglia è un bene prezioso ed è a lavoro per voi. Un baluardo del Sistema sanitario nazionale da difendere. Perché senza medici di medicina generale, finiremmo con l’essere solo una cartella clinica in un pronto soccorso.
Leggi anche:
Sarcopenia: prevenzione e cura della perdita muscolare nell’anziano
Alzheimer è donna, i costi e la solitudine di pazienti e caregiver
Benessere, News, News, PrevenzioneLa solitudine è una delle sfide più difficili per chi convive con l’Alzheimer, e ancora di più per chi si occupa dell’assistenza. Secondo il Censis, un caregiver su cinque riferisce di non ricevere alcun aiuto, mentre il costo medio per paziente arriva a 72 mila euro all’anno. Il rapporto, presentato in occasione della Giornata Internazionale dell’Alzheimer, traccia un quadro preoccupante. L’Alzheimer colpisce soprattutto le donne: sono il 62,2% dei pazienti, e oltre il 70% dei caregiver è di sesso femminile. Molte di queste sono figlie che assistono madri longeve, vedove e sempre più sole.
La solitudine dei caregiver
Il rapporto del Censis sottolinea che il peso dell’assistenza ricade in larga parte sui caregiver familiari. Il 68,3% di loro afferma di sentirsi solo, mentre l’84,9% si considera utile, pur tra grandi difficoltà. La malattia non condiziona solo la vita del paziente, ma anche quella di tutta la famiglia. Più della metà dei caregiver riferisce tensioni familiari legate alla gestione della malattia. Il 41,1% delle famiglie si affida a una badante, ma sempre più spesso si opta per badanti non conviventi, una tendenza in crescita. La pandemia ha peggiorato la situazione, limitando le risorse e aumentando il senso di abbandono.
I costi economici per le famiglie
L’Alzheimer non è solo una tragedia umana, ma anche economica. I costi per assistere un malato di Alzheimer sono cresciuti negli ultimi anni. Il Censis stima che il costo medio per paziente è di 72.000 euro all’anno. Questo rappresenta un aumento del 15% rispetto al 2015. Quasi la metà di questi costi ricade direttamente sulle famiglie, che si trovano a dover gestire la malattia con un’assistenza pubblica limitata e spesso inadeguata.
Il 42,3% dei caregiver afferma che negli ultimi anni non ci sono stati miglioramenti nell’offerta di servizi per l’Alzheimer. Per il 29,8%, la situazione è addirittura peggiorata. Dopo la pandemia, la gestione della malattia sembra essere sempre più delegata alle famiglie, lasciando i caregiver a fronteggiare da soli i costi e le sfide dell’assistenza.
I pazienti con decadimento cognitivo lieve
Oltre ai pazienti già diagnosticati con Alzheimer, ci sono molti altri che si trovano in una fase precoce della malattia. Il Censis ha condotto un’indagine su persone con diagnosi di decadimento cognitivo lieve, o Mci (Mild Cognitive Impairment). Si tratta di pazienti relativamente giovani, con un’età media di 71 anni, e quasi la metà del campione ha meno di 70 anni. In questo gruppo non si riscontra una prevalenza femminile, come accade invece per l’Alzheimer.
Il 60% dei pazienti con meno di 70 anni ha consultato uno specialista entro sei mesi dalla comparsa dei sintomi. Tra chi ha più di 71 anni, però, la metà ha aspettato un anno o più. Questa differenza nei tempi di diagnosi riflette una certa tendenza alla sottovalutazione dei sintomi, soprattutto nei pazienti più anziani. In media, i pazienti con Mci impiegano due anni prima di ottenere una diagnosi.
La paura del peggioramento
La diagnosi di decadimento cognitivo lieve non è vissuta con leggerezza. Il 90% dei pazienti afferma di temere il peggioramento della propria condizione, e per l’88,2% i farmaci rappresentano l’unica speranza per affrontare il futuro. La diagnosi precoce è cruciale: il 42,2% dei pazienti ritiene che ottenere una diagnosi sia importante per iniziare a essere seguiti e rallentare il decorso della malattia. Con nuovi farmaci all’orizzonte, la speranza è che una diagnosi precoce permetta di accedere a terapie innovative che potrebbero fare la differenza.
La mancanza di servizi di assistenza
Patrizia Spadin, Presidente dell’Aima (Associazione Italiana Malattia di Alzheimer), ha sottolineato la condizione delle famiglie colpite dall’Alzheimer. La malattia continua a rappresentare una sfida enorme, e il sistema di assistenza pubblica non è all’altezza. Nonostante anni di richieste e appelli da parte delle associazioni, la politica e le istituzioni sembrano non riuscire a dare risposte concrete. Il sistema di assistenza è bloccato su misure insufficienti, mentre le famiglie restano sole a fronteggiare una malattia devastante, ribadisce la presidente.
Il problema è particolarmente grave per chi ha una forma lieve di deterioramento cognitivo. Spadin sottolinea che queste persone, che rappresentano una vasta parte della popolazione, devono essere individuate e seguite. Tuttavia, il sistema non ha le risorse necessarie per prendersi cura di un numero crescente di pazienti.
La sfida della diagnosi e della presa in carico
Ketty Vaccaro, Responsabile della Ricerca Biomedica e Salute del Censis, ha evidenziato la staticità della condizione dei pazienti e dei loro caregiver. Nonostante i progressi nella ricerca, le famiglie continuano a fronteggiare grandi difficoltà: dalla diagnosi, che richiede in media due anni, alla mancanza di servizi di assistenza domiciliari adeguati. I pazienti e le loro famiglie devono affrontare un percorso lungo e faticoso, in cui la solitudine è una costante.
La diagnosi precoce è fondamentale per rallentare il decorso della malattia e accedere ai nuovi farmaci, che potrebbero essere disponibili a breve. Tuttavia, il sistema di assistenza attuale è carente e non in grado di fornire un supporto adeguato. Per molti pazienti, l’unica speranza concreta è rappresentata dalle nuove terapie farmacologiche, ma l’accesso a queste cure resta limitato.
Bronchiolite, allarme dei pediatri: casi in grande aumento
Bambini, Genitorialità, PediatriaI casi di bronchiolite sono in costante aumento, in molti casi si tratta di casi facilmente risolvibili, ma in tanti altri si rende necessario il ricovero. A lanciare l’allarme sono i medici pediatri che mettono sul chi va là rispetto ad un’epidemia stagionale da Virus respiratorio sinciziale (VRS) che si annuncia particolarmente severa. Il virus, infatti, colpisce in modo grave soprattutto i neonati ed è la causa principale proprio della bronchiolite. Ogni anno, in tutto il mondo, la bronchiolite causata dal VRS porta alla morte di circa 100mila bambini con meno di cinque anni, rendendo urgente la necessità di prevenzione e trattamento.
Cos’è la bronchiolite e chi colpisce
La bronchiolite è un’infezione acuta che colpisce le vie respiratorie inferiori, in particolare i bronchioli, i piccoli rami dei bronchi nei polmoni. È causata principalmente dal VRS e si manifesta in neonati e bambini piccoli, generalmente sotto i due anni di età. La fascia più a rischio è quella dei neonati nei primi sei mesi di vita, il cui sistema immunitario non è ancora completamente sviluppato.
Campanelli d’allarme
I sintomi della bronchiolite possono iniziare come quelli di un comune raffreddore, ma tendono a peggiorare rapidamente, specialmente nei soggetti più vulnerabili. Tra i sintomi più comuni ci sono:
Nei casi più gravi, la bronchiolite può portare a insufficienza respiratoria, richiedendo il ricovero ospedaliero. Lo scorso anno, solo in Italia, si sono registrati circa 15mila ricoveri per bronchiolite, di cui 3mila hanno richiesto il ricovero in terapia intensiva, e ci sono stati 16 decessi.
La prevenzione: una nuova speranza per ridurre i ricoveri
Quest’anno, però, c’è un elemento di novità che potrebbe rappresentare una svolta importante nella lotta contro il VRS e la bronchiolite nei neonati. Grazie a un nuovo anticorpo monoclonale, che ha dimostrato di ridurre fino al 90% delle ospedalizzazioni, il Ministero della Salute ha annunciato l’intenzione di rendere disponibile il trattamento preventivo gratuitamente in tutte le Regioni italiane.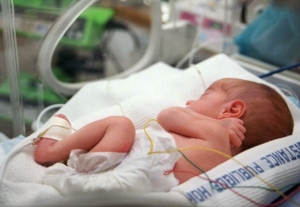
L’interesse verso questo farmaco è grande, tanto che medici e pediatri auspicano di poter iniziare le somministrazioni già a partire dal mese di novembre. Il trattamento sarebbe destinato a tutti i neonati, con particolare attenzione a quelli nati durante la stagione epidemica, che solitamente si estende per 5-6 mesi, coprendo tutto l’inverno.
Le polemiche e le azioni per garantire l’equità di accesso
Nonostante l’entusiasmo per questa nuova profilassi, non sono mancate le polemiche. Alcune forze politiche hanno criticato la prima comunicazione del Ministero, che invitava le Regioni in piano di rientro a gestire autonomamente la somministrazione gratuita del farmaco. Questo è stato percepito come un potenziale rischio di disparità tra Nord e Sud, in un contesto già segnato dalle differenze regionali nei servizi sanitari. La risposta del Ministero è arrivata prontamente con una nuova circolare che ha chiarito che il farmaco sarà reso disponibile senza alcun onere per le famiglie su tutto il territorio nazionale.
Le prospettive per il futuro
La prevenzione universale della bronchiolite rappresenta un obiettivo chiave per il sistema sanitario italiano. Il presidente della Società Italiana di Neonatologia, Luigi Orfeo, ha sottolineato che questa profilassi potrebbe “cambiare la storia di questa infezione”, riducendo drasticamente il numero di ricoveri e i casi gravi.
L’immunizzazione tramite un’unica somministrazione stagionale rappresenta un enorme passo avanti rispetto alle terapie utilizzate finora, che richiedevano più dosi e venivano somministrate solo ai neonati più a rischio. Il nuovo farmaco potrebbe dunque segnare un importante cambiamento nella gestione dell’epidemia di bronchiolite, proteggendo i più piccoli e prevenendo le complicazioni più gravi.
Leggi anche:
Mal di testa nei bambini, quando c’è da preoccuparsi
Presa Weekly 20 Settembre 2024
PreSa WeeklyAria inquinata e malattie respiratorie: 7mln morti premature. Prevenzione, sintomi e cura
Associazioni pazienti, Economia sanitaria, News, News, Prevenzione, Stili di vitaCon 7 milioni di morti premature stimate, l’inquinamento dell’aria è considerato la principale causa ambientale di malattia e di morte nel mondo. Inoltre, nonostante i progressi delle attuali politiche per la sostenibilità, la qualità dell’aria nelle città più popolate è ancora bassa. Secondo l’Organizzazione Mondiale della Sanità, circa il 99% della popolazione mondiale respira aria che supera i limiti delle linee guida dell’OMS.
Secondo i dati raccolti da una ricerca recentemente pubblicata dal The Guardian, inoltre, il 98% dei cittadini europei respira aria di pessima qualità ed inquinata oltre i livelli di guardia, causa di oltre 400mila morti premature. Questo enorme onere sanitario potrebbe essere evitato con interventi economicamente vantaggiosi, come la vaccinazione contro la polmonite e un migliore accesso ai servizi di prevenzione e ai farmaci per inalazione.
Giornata Nazionale del Respiro organizzata da AIPO-ITS/ETS
Domani, sabato 21 settembre si celebra la “Giornata Nazionale del Respiro” organizzata da AIPO-ITS/ETS (Associazione Italiana Pneumologi Ospedalieri – Italian Thoracic Society) e SIP-IRS (Società Italiana di Pneumologia – Italian Respiratory Society). Alla luce di questi dati, le due società scientifiche tornano a sensibilizzare opinione pubblica e istituzioni all’importanza di respirare un’aria più pulita, proprio perché esiste un collegamento diretto tra la qualità dell’aria e la salute umana.
I sintomi a cui prestare attenzione e il legame tra malattie respiratorie, aria e clima.
“Credo fermamente che la Pneumologia debba far sentire la sua voce sul fronte della prevenzione, e
non solo su quello della fase acuta e della riacutizzazione”, afferma il Presidente AIPO-ITS/ETS dottor Claudio Micheletto. Dato che “di una buona prevenzione fa necessariamente parte – oltre allo stile di vita, all’alimentazione, all’aspetto vaccinale – anche il contesto ambientale, ecco che il rapporto tra cura dell’ambiente e salute, in particolare respiratoria, è fondamentale.
Non vi sono più dubbi, infatti, sulla correlazione tra malattie respiratorie, inquinamento atmosferico e condizioni climatiche – prosegue il Presidente AIPO-ITS/ETS – e nemmeno sulla grande responsabilità delle polveri sottili nell’aumentato rischio di neoplasie polmonari, anche se il primo fattore di rischio per il tumore al polmone resta sempre il fumo di sigaretta. Per questo la Giornata del Respiro è importante: per informare, per creare tavoli di lavoro comuni con le Istituzioni, e anche per mettere in guardia. Sintomi come una tosse insistente, una sensazione di oppressione al petto e fiato corto, o ripetute infezioni respiratorie devono essere interpretati come segnali d’allarme e condurre al più presto dallo pneumologo”.
Prevenzione delle malattie respiratorie
Fabiano Di Marco, Professore Ordinario in Malattie dell’apparato respiratorio del Dipartimento di Scienze della Salute dell’Università degli Studi di Milano e Presidente SIP-IRS, invita a “osservare luci e ombre per quanto riguarda il legame tra prevenzione, cura dell’ambiente e salute respiratoria”.
“Ad esempio, per quanto riguarda la prevenzione primaria, ovvero il cambiamento delle abitudini e dei comportamenti scorretti, siamo purtroppo dinanzi ad un sostanziale fallimento – sottolinea il presidente SIP-IRS –. Infatti l’esposizione al fumo da sigaretta, da tabacco riscaldato o da sigaretta elettronica è ancora molto alta, con percentuali altissime fra i giovani, inoltre le strutture sanitarie sono costrette a indirizzare verso il trattamento delle malattie le loro risorse e i centri antifumo sono pochi.
Sempre sul piano della prevenzione primaria – continua il professor Di Marco – e quindi dell’inquinamento atmosferico, di quello prodotto dalle industrie e dal traffico veicolare, anche i cittadini sono chiamati a fare la loro parte, tollerando gradi in meno nelle abitazioni e usando in modo saggio i riscaldamenti. A questo proposito va ricordato che c’è stato un grande piano per l’efficientamento energetico che in genere ha trascurato l’edilizia popolare. Fattore fortemente positivo della prevenzione, invece – conclude – è l’efficacia dell’attuale trend vaccinale, sia per quanto attiene, ad esempio, alla vaccinazione antipneumococcica sia per quel che riguarda il vaccino per il Virus Respiratorio Sinciziale (VRS), già disponibile e per il quale ci auguriamo che la campagna vaccinale riesca a partire nei prossimi mesi”.
Addio Totò Schillaci, indimenticabile stella delle “Notti Magiche”
News, PrevenzioneTotò Schillaci, l’indimenticabile bomber delle “Notti Magiche” di Italia ’90, non c’è più. Quel ragazzo che fece sognare il paese intero è finito a soli 59 anni, lasciando un segno profondo nel mondo del calcio e nel cuore dei tifosi azzurri. La notizia della sua morte ha suscitato un’ondata di commozione tra tifosi, ex compagni di squadra, club e personalità della politica e della cultura italiana.
Un lungo addio
Moltissimi sono i messaggi di cordoglio che hanno invaso il web e altrettanti quelli di compagni di viaggio, come Roberto Baggio, che con lui condivise quelle notti magiche, ma anche la maglia della Juventus. Su Instagram il suo addio: “Ciao mio caro amico, anche stavolta hai voluto sorprendermi. Rimarranno per sempre impresse nel mio cuore le notti magiche di Italia ’90 vissute insieme. Anche Roberto Mancini, ex commissario tecnico della Nazionale, ha reso omaggio a Schillaci condividendo la celebre canzone di Gianna Nannini e Edoardo Bennato, colonna sonora di quell’estate indimenticabile.
Le squadre per cui Totò ha giocato, come Juventus, Inter e Palermo, si sono strette intorno alla famiglia, riconoscendo il contributo del calciatore alla storia del calcio italiano. La Juventus ha salutato Totò con un semplice “Ciao, Totò” sui social, mentre l’Inter ha ricordato come Schillaci abbia fatto “sognare una nazione intera durante le Notti Magiche di Italia ’90”
La politica
Il Ministro dello Sport, Andrea Abodi, ha parlato di Schillaci come un simbolo di passione e tenacia, che ha saputo rappresentare la gioia condivisa del calcio italiano. “Oggi si sono chiusi i suoi occhi, si chiude una pagina di storia, ma la storia, attraverso la memoria, è materia viva, come la sua gioia dopo un gol. Buon viaggio Totò,” ha scritto. Anche la presidente del Consiglio, Giorgia Meloni, lo ha definito un’icona entrata nel cuore degli italiani, un uomo che ha saputo far sventolare con orgoglio il Tricolore.
L’addio a Totò Schillaci della figlia Jessica
Tra i tanti tributi, lo stadio Renzo Barbera di Palermo ha ospitato la camera ardente per dare l’ultimo saluto a un campione che resterà per sempre nei cuori dei tifosi. La bandiera italiana è stata issata a mezz’asta alla sede della FIFA in segno di lutto. Ma il ricordo più intimo arriva dalla figlia Jessica, che ha affidato ai social un messaggio di grande commozione: “Papà stavi giocando l’ultima partita della tua vita, sapevi già che l’avresti persa ma te la sei giocata benissimo”. Un esempio di quanto Schillaci sia stato non solo un eroe sportivo, ma anche una figura umana di grande carisma e umiltà.
La prevenzione del cancro al colon
La storia di questo indimenticabile campione ci ricorda ancora una volta quanto sia importante la prevenzione del cancro del colon. Un primo passo è lo screening regolare, che include test come la ricerca di sangue occulto nelle feci (FOBT) e la colonscopia. Il FOBT può rilevare piccole tracce di sangue che potrebbero indicare la presenza di polipi o tumori nel colon. La colonscopia, invece, permette non solo di individuare eventuali anomalie, ma anche di rimuovere i polipi prima che diventino cancerosi. Ma a quanti anni dovrebbe iniziare la prevenzione? Le linee guida ci dicono che lo screening dovrebbe partire dai 50 anni, anche se chi ha una storia familiare di tumore al colon dovrebbe iniziare prima.
Dieta e attività fisica
Oltre allo screening, uno stile di vita sano è cruciale per la prevenzione. Una dieta ricca di frutta, verdura, cereali integrali e povera di carne rossa e lavorata può ridurre il rischio di sviluppare il cancro del colon. L’attività fisica regolare, evitare il fumo e il consumo eccessivo di alcol sono altrettanto importanti. Inoltre, mantenere un peso corporeo sano e integrare una quantità adeguata di fibre alimentari può favorire una buona salute intestinale e ridurre il rischio di questa forma di cancro.
Leggi anche:
Cos’ha Totò Schillaci