Tempo di lettura: 5 minutiDal Planetary Health all’Health Equity, dalla sostenibilità ambientale all’equità: due temi sempre più al centro della sanità oggi. Promuovere una visione di Health Equity, diventa ancora più importante nel contesto delle malattie rare. Se ne è parlato nell’incontro promosso dalla Fondazione Mesit, dal titolo: “Da Planetary Health a Health Equity nelle malattie rare”, promosso dalla Fondazione Mesit – Medicina Sociale e Innovazione Tecnologica, con il contributo non condizionante di Sobi Italia.
Sono oltre 2 milioni gli italiani con una malattia rara, un caso su cinque riguarda gli ‘under 18’. Sono rare perché colpiscono meno di un caso ogni 2000 persone, ma il numero di patologie conosciute e diagnosticate è di circa 10 mila ed è una cifra che cresce con l’avanzare della scienza e in particolare con i progressi della ricerca genetica, visto che l’80 per cento di queste patologie è su base genetica e 7 su 10 hanno esordio in età pediatrica. La diagnosi precoce, quindi, può fare un’enorme differenza per la vita di un bambino, come ha sottolineato il presidente della Fondazione Mesit Marco Trabucco Aurilio, aprendo il dibattito.
L’incontro ha messo confronto tanti attori del sistema, dalle istituzioni, alle aziende, alle associazioni dei pazienti, per elaborare proposte concrete e contributi, attraverso un approccio interdisciplinare, con l’obiettivo di creare nuovi modelli di assistenza sostenibili, inclusivi ma soprattutto, equi. Inizialmente è stato indagato l’impatto della Planetary Health sul singolo individuo. Il Presidente della Commissione Affari sociali della Camera dei Deputati, Ugo Cappellacci, nel suo saluto introduttivo, in collegamento da remoto, ha sottolineato come per migliorare la qualità di vita delle persone, in particolare nel caso delle malattie rare, sia necessario un approccio che integri il concetto di One Health. Inoltre ha sottolineato l’importanza di collaborare e creare partnership con tutti gli attori: istituzioni, aziende, associazioni di pazienti per la salute collettiva e al fine di raggiungere una società più equa.
Equità nel contesto delle malattie rare
Il confronto ha poi analizzato il contesto delle malattie rare. Sono ancora molti i nodi da sciogliere al fine di raggiungere l’health equity per le persone con malattie rare, tra cui le disparità regionali e anche a livello europeo che impediscono l’accesso equo e tempestivo alle terapie innovative. La digitalizzazione, l’utilizzo efficace dei dati e l’innovazione in generale rappresentano una grande opportunità.
“Per garantire una sanità che sia sempre più inclusiva che sia caratterizzata dalla sostenibilità dobbiamo garantire le risorse”, ha sottolineato il Prof. Francesco Saverio Mennini, Direttore del Dipartimento della Programmazione, dei dispositivi medici, del farmaco e delle politiche in favore del SSN, del ministero della Salute. “Le risorse che sono state poste in essere per il 2024 e per il 2025, come stabilito dalla Legge di Bilancio, che prevede gli anni 24/25/ 26 uno stanziamento di 11,2 miliardi , sono un impegno che è stato preso dall’attuale Ministero della Salute, molto importante”.
Ma le risorse da sole non bastano, per garantire un accesso equo e tempestivo è necessario avere obiettivi specifici, ha ribadito Mennini. “Solo attraverso l’analisi dei fabbisogni, e delle risorse messe a disposizione, è possibile indirizzarle in modo più efficace ed equo attraverso una giusta programmazione sanitaria coerente con i bisogni ed i fabbisogni reali”.
Il Presidente Trabucco Aurilio ha ribadito la centralità dell’innovazione come leva verso l’equità, mission da cui è nata la Fondazione Mesit. “L’innovazione – ha proseguito – nel nostro Paese sconta un grosso gap a causa della burocrazia. Siamo un Paese a macchia di leopardo per il livello e la qualità delle cure a cui hanno accesso i cittadini. Questo vale ancora di più per le malattie rare. Negli ultimi vent’anni è stato fatto tanto, sia in termini di ricerca sia in termini di screening. L’Italia è un’eccellenza in Europa per quanto riguarda lo screening neonatale esteso: un progresso importante ma che non basta. Una diagnosi precoce e un trattamento precoce su un bambino con una malattia rara può fare la differenza tra vivere o morire, o tra vivere con una buona qualità della vita o in una condizione di grave disabilità per tutta la vita. Mesit sarà sempre al fianco delle persone con malattie rare per sostenerne i bisogni e il diritto a cure efficaci e tempestive”.
Mennini: integrare ospedale e territorio
“L’integrazione tra ospedale e territorio, e quella della medicina generale e dell’assistenza domiciliare sono altri due grandi traguardi – ha continuato Mennini. Questo è uno dei punti fondamentali anche per quanto riguarda le malattie rare. Tutti gli studi hanno dimostrato che vanno diagnosticate precocemente. Bisogna subito garantire l’accesso alle cure migliori per i pazienti per migliorare la loro qualità di vita e anche per ridurre l’impatto sui costi a carico del sistema sanitario. Sono le famiglie a sopportare il carico di costi più alto. Recenti studi ci indicano chiaramente che, per quanto riguarda le malattie rare, i costi a carico delle famiglie rappresentano circa il 75/80 per cento dei costi totali per gestire la patologia. Ecco perché la diagnosi precoce e il trattamento terapeutico tempestivo sono così importanti per il futuro di questi pazienti e dei loro cari”.
Cattani: liberare risorse attraverso l’utilizzo dei dati
Sono quasi 180 i farmaci approvati per le malattie rare dall’Agenzia Europea dei medicinali (Ema) tra il 2002 e il 2023, grazie anche al Regolamento Europeo sui farmaci orfani, ha ricordato il Presidente di Farmindustria Marcello Cattani. Oltre 1.800 i farmaci destinati a queste patologie in sviluppo nel mondo – il 30% del totale – in particolare per tumori rari, patologie rare neurologiche e gastrointestinali. “Oggi – ha spiegato Cattani – vista l’innovazione che arriva dall’industria farmaceutica, e soprattutto la capacità di liberare risorse attraverso l’utilizzazione del dato sanitario per finalità secondarie, la ricerca e l’assistenza clinica, sarebbe necessario avere un’agenzia totalmente empowered per la gestione del dato sanitario, e quindi un’agenzia della salute digitale e dell’Health Technology Assessment (HTA) in Italia. Abbiamo grande rispetto e grande apprezzamento per il lavoro che sta facendo Agenas, ma probabilmente l’ambizione dovrebbe indurre la politica a elevare il rango di Agenas ad agenzia formalmente istituita per la gestione del dato sanitario”.
Scopinaro: snellire processi e dare alle persone con malattie rare accesso immediato ai trattamenti approvati da Ema
Per la Presidente della Federazione Italiana Malattie Rare, Annalisa Scopinaro, “I pazienti vorrebbero avere i trattamenti esattamente nel momento in cui sono approvati da Ema. C’è una questione di equità di accesso che parte da Ema e arriva ad Aifa, e poi da Aifa alle Regioni e poi al letto del paziente. Quindi tutti questi processi approvativi, ma anche burocratici successivi, devono essere quanto più snelliti in modo da garantire ai pazienti la possibilità di curarsi, e questo vale tanto di più per le malattie degenerative che hanno necessità di tempi di accesso più veloci”.
Annalisa Adani, Vice Presidente e General Manager Sobi Italia e Grecia ha sottolineato: “La diagnosi e il trattamento delle malattie rare rappresentano una sfida significativa a causa della loro bassa prevalenza e della variabilità clinica, è ancora più cruciale assicurare che questa popolazione possa raggiungere l’health equity. In Sobi, crediamo fermamente che questo debba essere l’obiettivo primario per le persone con malattie rare. La nostra missione è garantire un accesso sostenibile a terapie innovative in settori come l’ematologia, l’onco-ematologia, l’immunologia e altre indicazioni specialistiche. Il coinvolgimento attivo delle persone con malattie rare è fondamentale per garantire l’health equity. La loro voce dovrebbe essere ascoltata a tutti i livelli, con un coinvolgimento strutturale nel processo di valutazione delle nuove tecnologie e dei percorsi di cura”.


 HEALTH INNOVATION SHOW 2024Novembre 15, 2024 - 11:05 am
HEALTH INNOVATION SHOW 2024Novembre 15, 2024 - 11:05 am HEALTH INNOVATION SPACE 2024Novembre 15, 2024 - 10:20 am
HEALTH INNOVATION SPACE 2024Novembre 15, 2024 - 10:20 am SALUTE E LEGGE DI BILANCIO 2025Ottobre 23, 2024 - 12:38 pm
SALUTE E LEGGE DI BILANCIO 2025Ottobre 23, 2024 - 12:38 pm
17% del cibo prodotto viene buttato, italiani tra i più virtuosi
Alimentazione, One healthCirca il 17% del cibo prodotto nel mondo viene gettato (fonte UNEP) e di questo il 61% viene sprecato in ambito domestico, con un consumo di acqua, suolo ed energia. Uno studio ha indagato cosa cambia da Paese a Paese, per trovare soluzioni per la sostenibilità ambientale. I risultati sono stati pubblicati dalla rivista internazionale Journal of Cleaner Production. La ricerca è stata realizzata nell’ambito del progetto SysOrg, di cui è partner il CREA Alimenti e Nutrizione.
Lo studio sullo spreco alimentare
Lo studio sullo spreco alimentare ha misurato la quantità, la frequenza e la tipologia di spreco alimentare domestico in ognuno dei 5 territori “campione” – la città di Copenaghen (Danimarca), il distretto federale della Nord Assia (Germania), la città di Varsavia (Polonia), il Bio-Distretto del Cilento (Italia) e la regione di Kenitra (Marocco).
È stato somministrato un questionario su un campione totale di 2154 adulti residenti, tra gennaio e giugno 2022, utilizzando la metodologia del river sampling o campionamento fluviale, un metodo usato soprattutto nella versione online, che coinvolge i potenziali partecipanti mentre stanno navigando su Internet, invitandoli a rispondere a delle domande.
Acquisti compulsivi fanno sprecare il cibo
“Nei territori in cui il cibo viene principalmente gettato come parzialmente o totalmente non utilizzato, le azioni preventive dovrebbero concentrarsi sulle abitudini di acquisto.- spiega Laura Rossi, dirigente di ricerca CREA Alimenti e Nutrizione e coordinatrice CREA dello studio – Spesso, infatti, gli acquisti impulsivi sono la causa principale di questo tipo di spreco e organizzare la dispensa e il frigorifero in modo efficiente può aiutare in tal senso. Laddove, invece, il cibo viene scartato principalmente come avanzo dei pasti o dopo la conservazione, occorre potenziare le capacità culinarie delle persone, mirando alle giuste quantità e a riutilizzare gli avanzi dei pasti”.
Cibo e sprechi, risultati dello studio
Analizzando il dato pro capite, i tre territori più rurali, Nord Assia, Bio-Distretto Cilento e Kenitra hanno un livello di spreco molto simile, di circa 130 g pro capite a settimana, così come anche le due città, Copenaghen e Varsavia, hanno mostrato uno spreco pro capite di circa 190g a settimana. L’appartenenza al territorio (rurale vs urbano) ha influenzato significativamente la probabilità di non sprecare: la più alta si è registrata in Cilento (66%), seguita dalla Nord Assia (41%) e la più bassa negli altri tre territori (18%).
Passando al dato familiare, invece, si è osservato come quello relativo alle famiglie di Kenitra, il più alto (539g/a settimana), diventi in realtà il più basso se spalmato su tutti i componenti del nucleo familiare (125g pro capite/settimana), poiché è proprio a Kenitra che si registra la più alta percentuale di famiglie numerose (5 o più componenti) rispetto agli altri territori.
L’incapacità di gestire gli avanzi dei pasti e di organizzare correttamente gli alimenti in cucina sono state le motivazioni addotte all’interno delle famiglie. I cibi più scartati sia in termini di quantità che di frequenza sono stati quelli freschi, a conferma di come gli alimenti più deperibili siano i più difficili da conservare.
Sono stati identificati sei differenti clusters, ognuno dei quali corrisponde a un profilo specifico di spreco alimentare in termini di quantità e tipologia di alimenti buttati. I 6 cluster individuati sono: Cluster 1 – Highest total waste, all the food groups were wasted; Cluster 2 – High total waste, fruit, and bread most wasted foods; Cluster 3 – Medium total waste, beverages most wasted foods; Cluster 4 – Medium total waste, bread, and vegetables most wasted foods; Cluster 5 – Low total waste, fresh foods most wasted foods; Cluster 6 – Low total waste, bread, and yogurt most wasted foods.
In Nord Assia e nel Bio-Distretto del Cilento, sono stati osservati comportamenti simili con la più alta probabilità, rispetto agli altri territori, di produrre meno spreco, soprattutto di alimenti freschi (cluster 5). Kenitra e Copenaghen, che in termini di quantità avevano una situazione opposta, in termini di probabilità di appartenenza ai cluster si muovono nella stessa direzione, avendo la più alta possibilità di raggiungere un alto livello di spreco totale (cluster 2). Copenaghen mostra un’altra similitudine con Varsavia avendo entrambe le più alte probabilità di sprecare un basso livello di cibo totale, con pane e yogurt gli alimenti più buttati (cluster 6).
Diabete 2, saltare la colazione aumenta rischio
Alimentazione, Associazioni pazienti, Stili di vitaConsumare la colazione dopo le 9 del mattino aumenta il rischio di diabete di tipo 2, ma aumentano anche glicemia, trigliceridi e proteina C-reattiva.
Multi-Ethnic Group Of Diverse People Holding Letters That Form Diabetes
Non tutti sanno che il claim ‘la colazione è il pasto più importante della giornata’ fu inventato e diffuso dai pubblicitari di una azienda che produceva fiocchi di avena. Nel frattempo è diventato un motto, sebbene recenti ricerche in campo nutrizionale abbiano anche accreditato nuovi modelli di crononutrizione come il digiuno intermittente.
Tuttavia, nelle persone con diabete, saltare la colazione è controindicato. Secondo la crononutrizione che l’orario dei pasti ha un impatto sui ritmi circadiani che a loro volta regolano la secrezione di diversi ormoni, tra cui i livelli di insulina.
In generale, la prevenzione del diabete di tipo 2 inizia da un sano stile di vita. Per esempio, svolgere attività fisica aerobica moderata 20-30 minuti al giorno o 150 minuti alla settimana, associato alla perdita del 10% del peso corporeo, riduce l’incidenza della patologia del 60%
Studi sul legame tra l’orario della colazione e il rischio di diabete
Lo scorso anno uno studio spagnolo pubblicato su Journal of Epidemiology aveva concluso che le persone sane che facevano colazione più tardi (dopo le 9 del mattino) avevano un maggior rischio di sviluppare diabete di tipo 2. Mentre in quelle che la consumavano prima delle 8 del mattino il rischio si riduceva del 59%. I ricercatori hanno valutato un campione piuttosto ampio, di circa 100 mila persone (il 79% donne) che rende i risultati più affidabili.
E se l’orario dei pasti ha la sua importanza anche saltarli completamente può avere conseguenze negative: diverse ricerche hanno dimostrato che saltare la prima colazione fa impennare la glicemia dopo pranzo e diminuire la capacità dell’insulina di rispondere adeguatamente. Lo ‘skipping breakfast’ agisce come uno stress per l’organismo delle persone con diabete.
“Possiamo dire che un digiuno prolungato porta ad una ‘perdita di memoria’ delle cellule Beta del pancreas, come se avessero bisogno dello stimolo cibo-risposta attivato dalla colazione” sottolinea il Professor Angelo Avogaro, Presidente SID “Inoltre il digiuno mattutino aumenta il livello degli acidi grassi del sangue che interferiscono con l’efficacia dell’insulina ad abbassare i livelli di zuccheri nel sangue. La ‘crononutrizione’ ci dice che lo stesso nutriente esercita effetti metabolici differenti a seconda del momento della giornata in cui viene consumato. Meccanismo regolato da un ‘orologio centrale’ (master clock) localizzato nel cervello a livello del ‘nucleo sovra chiasmatico’, e attivato da segnali luminosi captati da alcuni recettori presenti nella retina”.
Oltre il diabete – Numerosi studi tra cui uno di Kant e Collaboratori hanno dimostrato che su 35 mila persone la mortalità per tutte le cause differiva a seconda dell’orario della colazione. All’avanzare dell’orario aumentavano anche glicemia, trigliceridi e proteina C-reattiva. Quest’ultima si eleva quando la colazione viene saltata, mentre la glicemia presenta valori più elevati solo negli uomini (si ipotizza che la presenza degli estrogeni abbia un effetto protettivo).
Un regalo per i bimbi del Meyer
Bambini, News, PediatriaIl livello di stress e ansia dei piccoli pazienti oncologici può essere significativamente ridotto grazie a uno strumento che può misurare il livello di emoglobina senza necessità di prelievo di sangue. Ed è proprio questo il dispositivo che l’associazione Lions Clubs International, Distretto 108 La, ha voluto donare all’Oncoematologia del Meyer. Un regalo che significa molto per la cura dei bambini affetti da patologie oncologiche e malattie croniche del sangue.
Una donazione di grande valore
Alla cerimonia di consegna dell’emoglobinometro, svoltasi questa mattina (7 giugno 2024), erano presenti importanti figure del Lions Clubs International e dell’Ospedale Meyer. Tra questi, Alberto Carradori, governatore del Distretto 108 La, Pierantonio Bacci, responsabile del settore salute per l’annata 2023-2024, e la professoressa Elisabetta Coccia, impegnata quest’anno nel progetto per i tumori del bambino. A ricevere il prezioso dono Paolo Morello, direttore generale dell’AOU Meyer Irccs, la dottoressa Annalisa Tondo, responsabile dell’Oncologia pediatrica, la dottoressa Angela Tamburini dell’Oncoematologia pediatrica, il dottor Tommaso Casini, referente per le talassemie, la dottoressa Daniela Cuzzubbo, referente per la drepanocitosi, e la dottoressa Erica Bencini, responsabile della Ginecologia pediatrica.
A ricevere il prezioso dono Paolo Morello, direttore generale dell’AOU Meyer Irccs, la dottoressa Annalisa Tondo, responsabile dell’Oncologia pediatrica, la dottoressa Angela Tamburini dell’Oncoematologia pediatrica, il dottor Tommaso Casini, referente per le talassemie, la dottoressa Daniela Cuzzubbo, referente per la drepanocitosi, e la dottoressa Erica Bencini, responsabile della Ginecologia pediatrica.
Come funziona l’emoglobinometro
L’emoglobinometro è un dispositivo avanzato che, utilizzando un microago, permette di misurare in modo non invasivo la quantità di emoglobina nel sangue. Questo strumento innovativo riduce drasticamente il trauma associato ai prelievi sanguigni tradizionali, rendendo la procedura rapida e minimamente invasiva. Il vantaggio è duplice: da una parte, allevia la tensione nei piccoli pazienti; dall’altra, facilita il lavoro degli operatori sanitari.
Benefici per i piccoli pazienti
Questo strumento si rivela particolarmente utile per i bambini affetti da patologie oncologiche e malattie del sangue croniche benigne, come le anemie e le talassemie. Le talassemie, ad esempio, richiedono trasfusioni di sangue ogni tre-quattro settimane. Tuttavia, con un monitoraggio costante e non invasivo dei livelli di emoglobina, è possibile estendere l’intervallo tra le trasfusioni quando i valori sono ottimali.
Un approccio umanizzato alla cura
L’introduzione dell’emoglobinometro presso l’AOU Meyer Irccs è un passo significativo verso un approccio più umanizzato alla cura. Ogni anno, il Meyer accoglie e si prende cura di 120 nuovi casi di bambini con patologie oncologiche, seguendo attualmente circa 480 piccoli pazienti. Grazie a terapie innovative come la chemioterapia, le terapie cellulari e i nuovi farmaci, le possibilità di cura e guarigione sono in continuo aumento.
Meyer, cure all’avanguardia
L’adozione di tecnologie all’avanguardia come l’emoglobinometro non solo migliora la qualità della vita dei bambini malati, ma rappresenta anche un modello di eccellenza per altri ospedali. Grazie al Lions Clubs International e alla loro generosa donazione, l’Ospedale Meyer continua a dimostrare il suo impegno nel fornire cure compassionevoli e all’avanguardia ai suoi piccoli pazienti.
Leggi anche:
Editing genetico per curare la talassemia
Talassemia, due nuove ricerche da Napoli
Cardarelli: 3 categorie di bonus per i dipendenti
Economia sanitaria, NewsBen 300.000 euro per sostenere attività di welfare destinate al personale sanitario non dirigenziale. L’iniziativa arriva dall’Ospedale Cardarelli di Napoli dove, ciascun infermiere, tecnico sanitario, tecnico radiologo, operatore socio sanitario, fisioterapista che lavori presso l’azienda potrà partecipare ai bandi che l’ospedale sta per pubblicare per accedere ai fondi disponibili.
I contributi previsti per i dipendenti del Cardarelli
Le linee guida approvate dall’Azienda individuano tre macroaree: sussidi, rimborsi, promozione del merito. Il contributo maggiore di 10.000 euro una tantum, viene garantito ai dipendenti o coniugi di dipendenti che si trovino ad affrontare la scomparsa del compagno senza che questo abbia maturato gli anni utili all’ottenimento della reversibilità. Viceversa, in caso di matrimonio o di laurea di un dipendente o di un figlio, l’Azienda ha previsto un premio di 1.000 euro. Sono stati previsti poi dei contributi annuali per: il pagamento di tasse universitarie proprie o di figli (600 euro), per l’asilo nido (1000 euro), per il contributo al pagamento del mutuo (200 euro).
Viceversa, in caso di matrimonio o di laurea di un dipendente o di un figlio, l’Azienda ha previsto un premio di 1.000 euro. Sono stati previsti poi dei contributi annuali per: il pagamento di tasse universitarie proprie o di figli (600 euro), per l’asilo nido (1000 euro), per il contributo al pagamento del mutuo (200 euro).
Criteri di attribuzione
L’attribuzione dei contributi avverrà sulla base di un punteggio che premierà i dipendenti con nuclei familiari più numerosi o i genitori unici. I contributi saranno erogati fino al loro totale esaurimento; il budget da 300.000 euro è stato costituito avvalendosi dei risparmi derivati dal residuo dei fondi del 2023 destinati al personale sanitario non dirigenziale. L’Azienda Ospedaliera ha sottoposto alla condivisione dei sindacati la scelta della costituzione del fondo e le linee guida per la loro gestione. Il modello adottato dal Cardarelli ha caratteristica sperimentale e impatterà su circa 3.000 dipendenti dell’ospedale. “Siamo felici ed orgogliosi di essere riusciti per primi ad introdurre queste importanti misure di welfare dirette ai nostri dipendenti, utilizzando al massimo le possibilità garantite dal contratto del personale del comparto sanità”, dice il direttore generale Antonio D’Amore.
Presa Weekly 7 Giugno 2024
PreSa WeeklyAnziani autosufficienti e abitazioni del futuro
Anziani, Economia sanitaria, News, Stili di vitaSi chiama “Spazio Blu” ed è una formula abitativa con servizi per il benessere psico-fisico degli anziani autosufficienti. Il progetto partirà da Roma, con un investimento di circa 130 milioni. Nove edifici per circa 300 appartamenti avranno spazi per la socializzazione e la salute degli over 65, per rispondere ai nuovi bisogni legati all’invecchiamento della popolazione.
Negli ultimi decenni l’allungamento della vita media e la drastica riduzione della natalità hanno portato al progressivo invecchiamento della popolazione. Si tratta di una delle principali sfide del nostro tempo. In Italia, secondo i dati Istat, al 1° gennaio 2023 a fronte di oltre 58 milioni di residenti il 24% si collocava nella fascia over 65 e ben il 7,8% era over 80.
Le persone anziane nel nostro Paese, con 65 anni e oltre, tra il 1861 e il 2022 sono passate dal 4,2% fino al 23,8% della popolazione. Da qui l’esigenza di pensare ad abitazioni del futuro per garantire la loro autonomia.
Il progetto “Spazio Blu” per gli anziani autosufficienti
Si tratta di uno spazio in funzione dei bisogni e delle necessità degli anziani autosufficienti, integrato dai servizi sociali e sanitari, erogati sia a domicilio, sia in modalità remota, erogati dalle realtà coinvolte nel progetto. “Spazio Blu” è un modello di senior housing creare da INPS, Gruppo CDP, Policlinico Gemelli e Investire SGR. Questa formula, con alloggi indipendenti e servizi comuni per gli anziani, è già presente in altri paesi e viene replicato per la prima volta in Italia.
L’iniziativa è stata presentata oggi nella sede di Cassa Depositi e Prestiti, con la firma del Memorandum di intesa tra Valeria Vittimberga, Direttore generale di INPS; Giancarlo Scotti, Amministratore delegato di CDP Real Asset SGR; Dario Valentino, Amministratore delegato di Investire SGR; Marco Elefanti, Direttore generale di Fondazione Universitaria Agostino Gemelli e Stefano Costa, Amministratore delegato di Gemelli a Casa.
I dati mostrano un aumento progressivo della popolazione anziana autosufficiente e un rischio di isolamento in crescita, anche a causa di luoghi non adeguati ai bisogni degli over 65. Integrare prestazioni e cure, oltre ad aumentare la qualità della vita, ridurrebbe i ricoveri ospedalieri, migliorando la sostenibilità del SSN.
«Vogliamo contribuire a dare una risposta immobiliare attraverso l’adeguamento di asset esistenti alle esigenze di una fascia della popolazione – quella degli over 65 autosufficienti – che è in continuo aumento. Una soluzione abitativa indipendente, ma inserita in contesti in cui sia favorita la socialità – anche intergenerazionale – integrata dalla possibilità di fruire di servizi sociali e sanitari di cui gli anziani necessitano», ha commentato Giancarlo Scotti, AD di CDP Real Asset SGR.
«“Spazio Blu” promosso a livello interistituzionale dalle autorevoli istituzioni coinvolte ci vede parte proattiva sia in modo diretto che tramite la società Gemelli a Casa nelle azioni di sostegno a questa innovativa iniziativa. Il nostro impegno sarà rivolto affinché il progetto decolli nel modo più efficace per dare risposte alle molteplici esigenze espresse dalla popolazione della terza età», ha sostenuto Marco Elefanti, Direttore generale di Fondazione Policlinico Universitario Agostino Gemelli IRCCS .
«Oggi Gemelli a Casa, grazie al piano d’investimenti adottato da Gemelli Medical Center, offre un’assistenza domiciliare integrata con il territorio, assicurando un protocollo innovativo sul piano tecnologico grazie a sistemi avanzati di telemedicina e teleconsulto. Il modello di assistenza, replicabile in altre realtà, è finalizzato al benessere della persona», ha affermato Stefano Costa,, amministratore delegato di Gemelli a Casa e di Gemelli Medical Center.
Cosa significa “Zona Blu”
Il riferimento è alla cosiddetta Zona blu (in inglese Blue Zone) un termine usato per identificare un’area demografica e/o geografica del mondo in cui la speranza di vita è notevolmente più alta rispetto alla media mondiale. Il concetto è nato quando gli studiosi Gianni Pes e Michel Poulain hanno pubblicato su Experimental Gerontology il loro studio demografico sulla longevità umana, che identifica la provincia di Nuoro, in Sardegna, come l’area con la maggiore concentrazione di centenari al mondo. Gli studiosi, per procedere nel lavoro, tracciavano sulla mappa delle serie di cerchi concentrici blu che indicavano le zone con la più alta longevità, da qui il termine “zona blu”.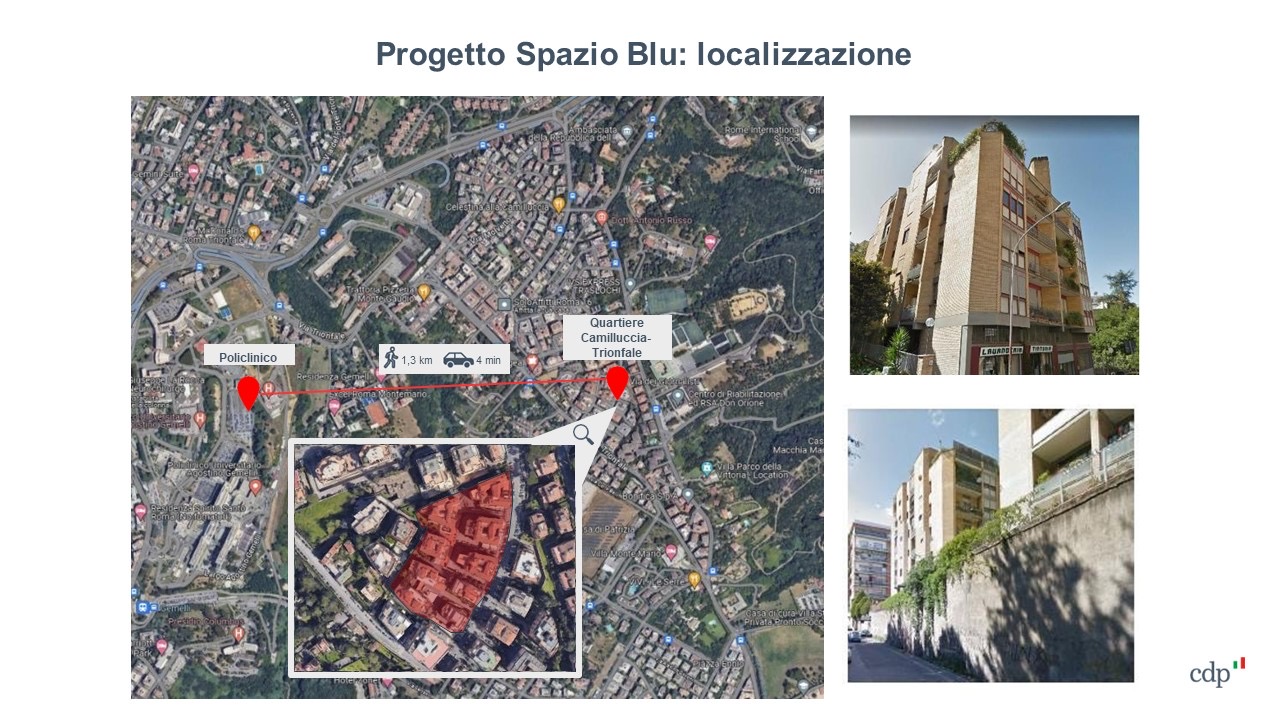
Firenze, un naso nuovo grazie al 3D
Ricerca innovazione, NewsLuca, nome di fantasia per proteggerne la privacy, a soli 5 anni è stato sottoposto ad un intervento straordinario al naso grazie al quale la sua vita è cambiata. Il bimbo, nato alla 28esima settimana di gravidanza e privo della piramide nasale a causa di una complicanza post partum, ha finalmente raggiunto il traguardo tanto atteso: avere un naso identico a quello del suo fratellino gemello. Quella che per la famiglia è una vera magia è stata possibile grazie all’intervento pionieristico del team di chirurghi dell’ospedale pediatrico Meyer di Firenze e all’uso avanzato della tecnologia 3D.
La storia di un intervento straordinario
La mancanza della piramide nasale aveva creato nel bambino un forte disagio, soprattutto vedendo il fratello gemello e gli altri bambini crescere con un ‘nasino’ che lui non aveva. La situazione era emotivamente pesante per il piccolo, che desiderava un volto “normale” proprio come quello dei suoi compagni quando avrebbe iniziato la scuola primaria. Flavio Facchini, specialista in chirurgia plastica e ricostruttiva che ha guidato il team del Meyer in questa operazione innovativa ha spiegato che per il piccolo paziente, vedere il gemello crescere con un volto uguale al suo, ma con il naso, era emotivamente molto pesante.
Ricostruzione totale
Per questo abbiamo deciso di operarlo in età così precoce”. Facchini ha sottolineato come la ricostruzione totale della piramide nasale sia un intervento raro, reso ancora più unico dalla presenza di un gemello e dalla giovane età del paziente. La famiglia del bambino, proveniente da fuori Toscana, si era rivolta all’ospedale Meyer tre anni fa. Dopo un lungo percorso di visite e valutazioni, l’operazione è stata eseguita con successo. Il nuovo naso del bambino è completo di mucose e cartilagine e sarà necessario effettuare controlli periodici per monitorare il suo sviluppo.
La famiglia del bambino, proveniente da fuori Toscana, si era rivolta all’ospedale Meyer tre anni fa. Dopo un lungo percorso di visite e valutazioni, l’operazione è stata eseguita con successo. Il nuovo naso del bambino è completo di mucose e cartilagine e sarà necessario effettuare controlli periodici per monitorare il suo sviluppo.
Dipartimento di ingegneria industriale dell’Università di Firenze
L’intervento è stato reso possibile grazie al laboratorio T3Ddy, nato nel 2016 dall’incontro tra l’ospedale Meyer e il dipartimento di ingegneria industriale dell’Università di Firenze. Due eccellenze che hanno messo assieme le forze per offrire una risposta straordinaria a casi straordinari. Utilizzando la tecnologia di scansione 3D, i chirurghi hanno acquisito la geometria del volto del gemello per progettare e stampare delle ‘sagome’. Queste sagome sono state cruciali per prelevare frammenti di cartilagine costale dal bambino, necessari per costruire l’impalcatura ossea e cartilaginea della piramide nasale.
Un traguardo di speranza e innovazione
Il successo di questa straordinaria operazione ha portato una nuova consapevolezza e sicurezza di sé nel bambino, come racconta emozionato il medico che si è occupato del caso: “La mamma, ogni volta che viene, piange dalla felicità. Ci ha detto di aver già visto nel figlio una nuova consapevolezza e sicurezza di sé”. È importante chiarire che il laboratorio T3Ddy ha già al suo attivo numerosi interventi rivoluzionari, grazie ai quali è stato possibile cambiare in meglio la vita di tanti pazienti.
Altri casi
Nel 2019, ha ricostruito uno dei padiglioni auricolari di un 13enne nato senza orecchie; nel 2022, ha realizzato una protesi personalizzata per una 14enne ucraina con un braccio gravemente ferito dalla guerra; e lo scorso anno, ha permesso a un bambino di 11 anni con la ‘malattia delle ossa di vetro’ di fare il primo passo della sua vita. Questo straordinario intervento rappresenta non solo un traguardo medico, ma anche un esempio di come la tecnologia e l’innovazione possano trasformare e migliorare radicalmente la vita dei piccoli pazienti e delle loro famiglie.
Leggi anche:
Caduta di capelli, una speranza dalla stampa 3D
Protesi in titanio con stampante 3D, prima volta al mondo al Gemelli
Cuore stampato in 3D, cosa promette il futuro
Biomarcatori per prevedere l’Alzheimer
Ricerca innovazione, NewsMolto presto sarà possibile diagnosticare precocemente l’Alzheimer, questo è lo scopo di uno studio finanziato con i fondi del PNRR che prevede di indagare la possibilità di individuare biomarcatori nel sangue che possano predire la malattia. Tra i centri italiani che partecipano all’importante progetto c’è l’Azienda Ospedaliera dei Colli di Napoli, in particolare con l’Unità Operativa Complessa di Neurologia dell’Ospedale CTO.
Trattamento della malattia di Alzheimer
Ma non è tutto, già perché un’innovativa ricerca apre la strada all’impiego di anticorpi monoclonali per il trattamento precoce e personalizzato della malattia. La notizia arriva al margine del workshop (tenutosi presso il Centro Di Formazione e Convegni di Villa Colonna Bandini) sulla neurologia cognitiva e comportamentale, che quest’anno si è focalizzato sulla medicina di precisione.
«Gli ultimi anni abbiamo visto una profonda revisione di quasi tutti i settori della neurologia clinica, sia sotto il profilo diagnostico che terapeutico, anche grazie ai contributi delle neuroscienze di base che ci hanno indicato con sempre maggiore precisione i meccanismi neurobiologici che conducono all’insorgenza della patologia», spiega Bruno Ronga, direttore dell’Unità Operativa Complessa di Neurologia e Stroke Unit dell’Ospedale CTO, nonché responsabile scientifico del workshop.
Anticorpi monoclonali
Ronga spiega che nel campo delle malattie demielinizzanti gli anticorpi monoclonali hanno portato ad un cambiamento enorme. Cambiamenti significativi sono arrivati anche per quel che riguarda le demenze, basti pensare che di qui ad un anno attendiamo l’arrivo di un nuovo anticorpo monoclonale per il trattamento della malattia di Alzheimer. Sono farmaci che promettono, in una prima fase, di rallentare l’avanzare della malattia, aprendo la strada a passi in avanti che speriamo siano sempre più significativi.
Neuroimmunologia
Ed è proprio il risultato di questo progresso che si è tradotto talora in una revisione dei criteri clinici, e spesso in ricadute sulle opzioni terapeutiche permesse da una migliore profilazione del paziente sulla base di elementi neurobiologici, neurogenetici e dai dati delle nuove tecnologie diagnostiche. La neuroimmunologia – spiega Ronga – è quel particolare settore delle neuroscienze di base che si è rivelato particolarmente prezioso negli ultimi anni. Ecco perché è fondamentale l’organizzazione di momenti formativi in grado di tenere costantemente aggiornato il Neurologo sugli sviluppi della disciplina, in particolare per quanto concerne dimensioni diagnostiche e di terapie personalizzate.
Biomarcatori
«L’Alzheimer è una patologia dall’enorme impatto sulle vite dei pazienti, dei familiari e della società. Grazie all’expertise del nostro personale e alla possibilità di effettuare indagini sui biomarcatori nei nostri laboratori abbiamo la possibilità di diagnosticare la malattia prima che insorgano i sintomi e questo ci consente di mettere a disposizione dei pazienti le migliori terapie possibili» è il commento di Anna Iervolino, direttore generale dell’Azienda Ospedaliera dei Colli.
Leggi anche:
Alzheimer, prevenzione possibile nel 40% dei casi
Alzheimer: diabete e disturbi del sonno tra i probabili fattori di rischio
Sostenibilità ed equità. Le persone con malattie rare al centro dell’evento Mesit
Associazioni pazienti, Eventi e premi, Eventi PreSa-Mesit, Farmaceutica, News, One health, Prevenzione, Ricerca innovazioneDal Planetary Health all’Health Equity, dalla sostenibilità ambientale all’equità: due temi sempre più al centro della sanità oggi. Promuovere una visione di Health Equity, diventa ancora più importante nel contesto delle malattie rare. Se ne è parlato nell’incontro promosso dalla Fondazione Mesit, dal titolo: “Da Planetary Health a Health Equity nelle malattie rare”, promosso dalla Fondazione Mesit – Medicina Sociale e Innovazione Tecnologica, con il contributo non condizionante di Sobi Italia.
Sono oltre 2 milioni gli italiani con una malattia rara, un caso su cinque riguarda gli ‘under 18’. Sono rare perché colpiscono meno di un caso ogni 2000 persone, ma il numero di patologie conosciute e diagnosticate è di circa 10 mila ed è una cifra che cresce con l’avanzare della scienza e in particolare con i progressi della ricerca genetica, visto che l’80 per cento di queste patologie è su base genetica e 7 su 10 hanno esordio in età pediatrica. La diagnosi precoce, quindi, può fare un’enorme differenza per la vita di un bambino, come ha sottolineato il presidente della Fondazione Mesit Marco Trabucco Aurilio, aprendo il dibattito.
L’incontro ha messo confronto tanti attori del sistema, dalle istituzioni, alle aziende, alle associazioni dei pazienti, per elaborare proposte concrete e contributi, attraverso un approccio interdisciplinare, con l’obiettivo di creare nuovi modelli di assistenza sostenibili, inclusivi ma soprattutto, equi. Inizialmente è stato indagato l’impatto della Planetary Health sul singolo individuo. Il Presidente della Commissione Affari sociali della Camera dei Deputati, Ugo Cappellacci, nel suo saluto introduttivo, in collegamento da remoto, ha sottolineato come per migliorare la qualità di vita delle persone, in particolare nel caso delle malattie rare, sia necessario un approccio che integri il concetto di One Health. Inoltre ha sottolineato l’importanza di collaborare e creare partnership con tutti gli attori: istituzioni, aziende, associazioni di pazienti per la salute collettiva e al fine di raggiungere una società più equa.
Equità nel contesto delle malattie rare
Il confronto ha poi analizzato il contesto delle malattie rare. Sono ancora molti i nodi da sciogliere al fine di raggiungere l’health equity per le persone con malattie rare, tra cui le disparità regionali e anche a livello europeo che impediscono l’accesso equo e tempestivo alle terapie innovative. La digitalizzazione, l’utilizzo efficace dei dati e l’innovazione in generale rappresentano una grande opportunità.
“Per garantire una sanità che sia sempre più inclusiva che sia caratterizzata dalla sostenibilità dobbiamo garantire le risorse”, ha sottolineato il Prof. Francesco Saverio Mennini, Direttore del Dipartimento della Programmazione, dei dispositivi medici, del farmaco e delle politiche in favore del SSN, del ministero della Salute. “Le risorse che sono state poste in essere per il 2024 e per il 2025, come stabilito dalla Legge di Bilancio, che prevede gli anni 24/25/ 26 uno stanziamento di 11,2 miliardi , sono un impegno che è stato preso dall’attuale Ministero della Salute, molto importante”.
Ma le risorse da sole non bastano, per garantire un accesso equo e tempestivo è necessario avere obiettivi specifici, ha ribadito Mennini. “Solo attraverso l’analisi dei fabbisogni, e delle risorse messe a disposizione, è possibile indirizzarle in modo più efficace ed equo attraverso una giusta programmazione sanitaria coerente con i bisogni ed i fabbisogni reali”.
Il Presidente Trabucco Aurilio ha ribadito la centralità dell’innovazione come leva verso l’equità, mission da cui è nata la Fondazione Mesit. “L’innovazione – ha proseguito – nel nostro Paese sconta un grosso gap a causa della burocrazia. Siamo un Paese a macchia di leopardo per il livello e la qualità delle cure a cui hanno accesso i cittadini. Questo vale ancora di più per le malattie rare. Negli ultimi vent’anni è stato fatto tanto, sia in termini di ricerca sia in termini di screening. L’Italia è un’eccellenza in Europa per quanto riguarda lo screening neonatale esteso: un progresso importante ma che non basta. Una diagnosi precoce e un trattamento precoce su un bambino con una malattia rara può fare la differenza tra vivere o morire, o tra vivere con una buona qualità della vita o in una condizione di grave disabilità per tutta la vita. Mesit sarà sempre al fianco delle persone con malattie rare per sostenerne i bisogni e il diritto a cure efficaci e tempestive”.
Mennini: integrare ospedale e territorio
“L’integrazione tra ospedale e territorio, e quella della medicina generale e dell’assistenza domiciliare sono altri due grandi traguardi – ha continuato Mennini. Questo è uno dei punti fondamentali anche per quanto riguarda le malattie rare. Tutti gli studi hanno dimostrato che vanno diagnosticate precocemente. Bisogna subito garantire l’accesso alle cure migliori per i pazienti per migliorare la loro qualità di vita e anche per ridurre l’impatto sui costi a carico del sistema sanitario. Sono le famiglie a sopportare il carico di costi più alto. Recenti studi ci indicano chiaramente che, per quanto riguarda le malattie rare, i costi a carico delle famiglie rappresentano circa il 75/80 per cento dei costi totali per gestire la patologia. Ecco perché la diagnosi precoce e il trattamento terapeutico tempestivo sono così importanti per il futuro di questi pazienti e dei loro cari”.
Cattani: liberare risorse attraverso l’utilizzo dei dati
Sono quasi 180 i farmaci approvati per le malattie rare dall’Agenzia Europea dei medicinali (Ema) tra il 2002 e il 2023, grazie anche al Regolamento Europeo sui farmaci orfani, ha ricordato il Presidente di Farmindustria Marcello Cattani. Oltre 1.800 i farmaci destinati a queste patologie in sviluppo nel mondo – il 30% del totale – in particolare per tumori rari, patologie rare neurologiche e gastrointestinali. “Oggi – ha spiegato Cattani – vista l’innovazione che arriva dall’industria farmaceutica, e soprattutto la capacità di liberare risorse attraverso l’utilizzazione del dato sanitario per finalità secondarie, la ricerca e l’assistenza clinica, sarebbe necessario avere un’agenzia totalmente empowered per la gestione del dato sanitario, e quindi un’agenzia della salute digitale e dell’Health Technology Assessment (HTA) in Italia. Abbiamo grande rispetto e grande apprezzamento per il lavoro che sta facendo Agenas, ma probabilmente l’ambizione dovrebbe indurre la politica a elevare il rango di Agenas ad agenzia formalmente istituita per la gestione del dato sanitario”.
Scopinaro: snellire processi e dare alle persone con malattie rare accesso immediato ai trattamenti approvati da Ema
Per la Presidente della Federazione Italiana Malattie Rare, Annalisa Scopinaro, “I pazienti vorrebbero avere i trattamenti esattamente nel momento in cui sono approvati da Ema. C’è una questione di equità di accesso che parte da Ema e arriva ad Aifa, e poi da Aifa alle Regioni e poi al letto del paziente. Quindi tutti questi processi approvativi, ma anche burocratici successivi, devono essere quanto più snelliti in modo da garantire ai pazienti la possibilità di curarsi, e questo vale tanto di più per le malattie degenerative che hanno necessità di tempi di accesso più veloci”.
Annalisa Adani, Vice Presidente e General Manager Sobi Italia e Grecia ha sottolineato: “La diagnosi e il trattamento delle malattie rare rappresentano una sfida significativa a causa della loro bassa prevalenza e della variabilità clinica, è ancora più cruciale assicurare che questa popolazione possa raggiungere l’health equity. In Sobi, crediamo fermamente che questo debba essere l’obiettivo primario per le persone con malattie rare. La nostra missione è garantire un accesso sostenibile a terapie innovative in settori come l’ematologia, l’onco-ematologia, l’immunologia e altre indicazioni specialistiche. Il coinvolgimento attivo delle persone con malattie rare è fondamentale per garantire l’health equity. La loro voce dovrebbe essere ascoltata a tutti i livelli, con un coinvolgimento strutturale nel processo di valutazione delle nuove tecnologie e dei percorsi di cura”.
Abuso sui minori, l’età media è 12 anni
Bambini, NewsPiù di 100 nuovi casi di abuso e maltrattamento sui minori ogni anno. Si tratta di bambini che in media hanno 12 anni e, purtroppo, il numero riguarda solo l’Ospedale Pediatrico Bambino Gesù. In occasione della Giornata Internazionale dei bambini innocenti vittime di aggressioni che si celebra oggi (4 giugno), l’Ospedale evidenzia l’esperienza maturata in oltre 40 anni di lavoro con bambini e ragazzi maltrattati. Più di 3.000 i casi registrati nell’ultimo quindicennio, a partire dal quale le situazioni di rischio tra i minori che accedono al Bambino Gesù vengono intercettate con un’apposita procedura di screening. Incuria o eccesso di cura le forme più frequenti di abuso. Nella casistica anche bambini con traumi da guerra.
Le forme di abuso
La violenza sui minori si declina in alcune specifiche forme che vanno dal maltrattamento fisico e psicologico alla ‘patologia delle cure’, ovvero il tipo di violenza che passa dall’incuria all’eccesso di cura (ad esempio la somministrazione di farmaci non necessari); dalla violenza assistita (il minore assiste alla violenza esercitata su figure di riferimento come un genitore o un fratello) all’abuso sessuale.
Sensibilizzare l’opinione pubblica
La Giornata Internazionale dei bambini innocenti vittime di aggressioni istituita nel 1982 dall’Assemblea Generale delle Nazioni Unite ha come obiettivo quello di “sensibilizzare e prendere atto del dolore che affligge i bambini che in tutto il mondo sono vittime di abusi fisici, mentali ed emotivi”.
Gli indicatori di violenza
Dal 2009 l’Ospedale Pediatrico Bambino Gesù utilizza una procedura per la rilevazione degli abusi sui minori basata sull’analisi di una serie di indicatori. Questo strumento di screening viene applicato ai pazienti che accedono in Ospedale in qualsiasi regime assistenziale (pronto soccorso, ricovero ordinario o diurno, ambulatori).
Questo strumento di screening viene applicato ai pazienti che accedono in Ospedale in qualsiasi regime assistenziale (pronto soccorso, ricovero ordinario o diurno, ambulatori).
Il protocollo
In presenza di segni sospetti si attiva un percorso clinico ad hoc: il caso viene valutato da un team di specialisti (in particolare medici di pronto soccorso, traumatologi, psicologi e neuropsichiatri, medici legali) che emette la diagnosi e definisce l’iter di cura più adeguato. I casi di sospetto abuso intercettati ogni anno in pronto soccorso sono in media 80. A questi si aggiungono i casi rilevati durante l’attività ambulatoriale o in regime di ricovero.
Percorso Child Care
La gran parte dei pazienti per cui viene fatta una segnalazione per un abuso sospetto o accertato viene presa in carico dalla Neuropsichiatria del Bambino Gesù in un day hospital espressamente dedicato alle vittime di violenza (percorso “Child Care”). Nello stesso percorso possono confluire anche i minori vittime di un abuso segnalati da strutture esterne (altri ospedali, strutture territoriali, Autorità Giudiziaria). Oltre il 50% dei pazienti seguiti nel day hospital neuropsichiatrico viene “intercettato” in pronto soccorso.
I dati
In oltre 40 anni di esperienza sul fronte della cura dei bambini vittime di violenza, l’Ospedale Bambino Gesù ha registrato attraverso l’Unità operativa di Neuropsichiatria dell’Infanzia e dell’adolescenza più di 5.000 casi, il 60% dei quali negli ultimi 15 anni. Tra questi, anche alcuni bambini e ragazzi in fuga da zone di guerra: Ucraina, Siria, Africa. Nel dettaglio, tra il 2008 e il 2022 sono stati seguiti in day hospital neuropsichiatrico 3.200 bambini e ragazzi abusati o maltrattati: oltre 200 all’anno (di cui circa 130 nuovi casi e 70 in follow up), secondo un trend sostanzialmente costante. L’età media è di 12 anni.
Violenza assistita
Rispetto al tipo di abuso subìto, il più frequente è la ‘patologia delle cure’, seguono la violenza assistita, l’abuso sessuale e il maltrattamento fisico e psicologico. Nella casistica del Bambino Gesù, più dell’80% degli abusi, in tutte le declinazioni, è stato compiuto all’interno della famiglia. Riguardo al genere, le varie forme di violenza vengono esercitate in misura sostanzialmente pari su maschi e femmine, eccetto l’abuso sessuale che, nella fascia d’età 7-18 anni, ha un’incidenza 3 volte superiore tra le femmine rispetto ai maschi.
Strumenti di supporto
All’attività clinica con bambini e ragazzi vittime di violenza si affianca lo sviluppo di strumenti per il supporto a pazienti e famiglie in un’ottica di prevenzione. Sul portale dell’Ospedale sono disponibili alcuni contenuti realizzati dai neuropsichiatri del Bambino Gesù con le informazioni, dedicate ai ragazzi, per riconoscere le situazioni potenzialmente rischiose e l’indicazione dei segnali a cui devono fare attenzione i genitori per intercettare il problema.
Lucy
L’Helpline Lucy 06 6859 2265 è invece il servizio gratuito di assistenza e consulenza telefonica per famiglie e minori in difficoltà, attivo tutti i giorni, 24 ore su 24. Un team di psicologi dell’Unità operativa di Neuropsichiatria del Bambino Gesù risponde alle richieste di aiuto che riguardano, in situazioni d’emergenza, la sofferenza psichica di bambini e adolescenti.
Leggi anche:
Bambine, in Italia record di abusi sessuali sui minori
Alcol e tumori: “non esiste il rischio zero con qualsiasi consumo”