Sempre più il diabete sta diventando un problema del mondo occidentale. Proviamo a capire assieme cos’è e come possiamo adottare comportamenti che possano metterci al riparo, per quanto possibile, da questa malattia. Il diabete è una malattia cronica caratterizzata da livelli di glucosio nel sangue (glicemia) più alti del normale. Accade quando l’organismo non ha abbastanza insulina o non la utilizza in modo efficace.
L’insulina, un ormone prodotto dal pancreas, agisce come una chiave: permette al glucosio di entrare nelle cellule, dove viene convertito in energia. Se questo meccanismo si rompe, il glucosio resta nel sangue e la glicemia si alza. Un’iperglicemia persistente nel tempo può danneggiare diversi organi e tessuti, in particolare cuore, reni, occhi, nervi e circolazione periferica. Riconoscere presto il problema, comprenderne la natura e impostare una gestione continuativa è il modo più efficace per ridurre i rischi futuri.
Le due forme principali: tipo 1 e tipo 2
Esistono molte forme di diabete, ma le più frequenti sono due. Il diabete di tipo 1 colpisce con maggiore frequenza bambini, adolescenti e giovani adulti: è una malattia autoimmune in cui il sistema immunitario attacca e distrugge le cellule beta del pancreas che producono insulina. Di conseguenza, l’organismo non è più in grado di produrne quantità sufficienti e la terapia richiede la somministrazione di insulina ogni giorno, più volte al giorno.
Il diabete di tipo 2 è invece più comune negli adulti e tende a presentarsi in persone con sovrappeso o obesità, sedentarietà e familiarità. In questa forma, il corpo diventa “resistente” all’azione dell’insulina: l’ormone viene prodotto, talvolta anche in quantità elevate, ma non riesce a svolgere al meglio la sua funzione. All’inizio si può intervenire con modifiche dello stile di vita e con farmaci orali; l’insulina viene aggiunta solo se e quando necessario. Pur avendo cause diverse, entrambe le forme condividono l’obiettivo: mantenere la glicemia in un intervallo di sicurezza per prevenire complicanze.
La diagnosi: numeri chiari e criteri condivisi
La diagnosi di diabete si basa su semplici esami del sangue. Di norma si misura la glicemia a digiuno al mattino: si parla di diabete quando il valore è uguale o superiore a 126 mg/dl in almeno due prelievi distinti. Un altro criterio diagnostico è la glicemia “casuale”, eseguita in qualsiasi momento della giornata: un valore pari o superiore a 200 mg/dl associato a sintomi tipici (sete intensa, bisogno di urinare spesso, stanchezza, dimagrimento inspiegabile) è indicativo di diabete.
Fondamentale è anche l’emoglobina glicata (HbA1c), che riflette la media della glicemia degli ultimi due-tre mesi: valori uguali o superiori al 6,5% supportano la diagnosi e, dopo l’esordio, aiutano a controllare l’andamento della malattia nel tempo.
In situazioni dubbie o in gravidanza si ricorre al test da carico orale di glucosio (OGTT): il paziente beve una soluzione zuccherata e si misura la risposta della glicemia, in particolare a due ore. Per il sospetto diabete di tipo 1, soprattutto in bambini e giovani, possono essere richiesti autoanticorpi specifici contro le cellule pancreatiche e il peptide C, utile a valutare quanta insulina endogena l’organismo produce ancora.
Gli obiettivi della cura: controllo quotidiano, benefici a lungo termine
Il diabete non si “guarisce” in modo definitivo, ma si controlla con continuità. La gestione efficace poggia su tre pilastri: stile di vita sano, terapia farmacologica e controlli regolari. Lo scopo è mantenere la glicemia entro obiettivi concordati con il team sanitario, minimizzare il rischio di ipoglicemie, correggere gli altri fattori di rischio (pressione alta, colesterolo, fumo) e prevenire le complicanze. Un approccio personalizzato, che tenga conto di età, comorbidità, preferenze e contesto di vita, consente di ottenere risultati solidi senza stravolgere la quotidianità.
Alimentazione: equilibrio, qualità e porzioni
L’alimentazione è una parte centrale della terapia. È utile seguire una dieta equilibrata, con ampio spazio a verdura, legumi, cereali integrali, fonti di proteine di qualità e grassi “buoni” (come olio extravergine d’oliva e frutta secca in quantità adeguate), limitando zuccheri semplici e bevande zuccherate. La frutta è permessa, ma va calibrata nelle porzioni e nella distribuzione della giornata secondo le indicazioni del medico o del dietista. Anche il controllo delle porzioniaiuta a stabilizzare la glicemia e a gestire il peso corporeo. L’educazione alimentare, ad esempio imparare a leggere le etichette e a riconoscere gli alimenti ad alto carico glicemico, rende più semplice compiere scelte coerenti nel lungo periodo.
Attività fisica: un alleato potente dell’insulina
Il movimento regolare è un “farmaco” naturale: migliora il modo in cui i muscoli utilizzano il glucosio e potenzia la sensibilità all’insulina. Basta partire da azioni concrete e sostenibili (come camminare a passo svelto ogni giorno) e, se compatibile con lo stato di salute, integrare attività aerobica e di rinforzo muscolare. L’esercizio contribuisce anche al controllo del peso, della pressione e dei lipidi, con benefici che vanno oltre la glicemia. Conoscere come regolare i pasti e gli eventuali farmaci in rapporto all’attività fisica permette di sfruttare al meglio questi vantaggi.
Farmaci per il diabete di tipo 2: come agiscono
Nel diabete di tipo 2 la terapia farmacologica inizia spesso con farmaci per bocca che aumentano la sensibilità all’insulina o riducono la produzione di glucosio da parte del fegato. In alcuni casi si ricorre a farmaci iniettabili, come gli analoghi del GLP-1, che agiscono su più meccanismi (tra cui rallentare lo svuotamento gastrico e ridurre l’appetito), e a terapie che favoriscono l’eliminazione di glucosio attraverso i reni. Quando gli obiettivi glicemici non sono raggiunti, si introduce l’insulina, con schemi personalizzati. La scelta e la combinazione dei farmaci dipendono dal profilo della persona, dall’andamento della glicemia e dalla presenza di altre condizioni cliniche.
Terapia del tipo 1: insulina, monitoraggio e tecnologia
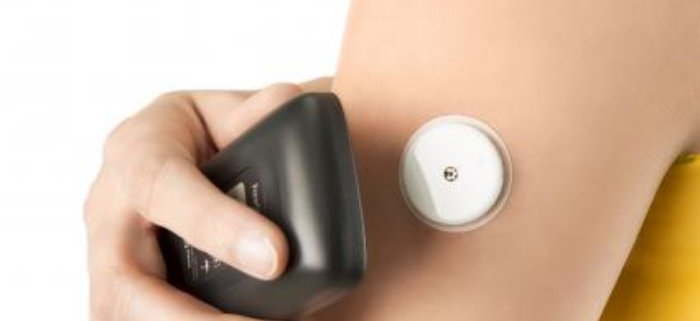
Nel diabete di tipo 1 la terapia è sempre basata sull’insulina. Viene somministrata quotidianamente con penne iniettive o tramite microinfusori che rilasciano il farmaco in modo continuo, avvicinando la somministrazione ai ritmi fisiologici. Il monitoraggio frequente della glicemia è imprescindibile: oltre alle classiche misurazioni capillari, oggi sono ampiamente disponibili sensori sottocutanei che leggono in tempo reale o a intervalli regolari l’andamento del glucosio interstiziale. Questi strumenti aiutano a prevenire ipoglicemie e iperglicemie, a ottimizzare le dosi e a vivere con maggiore serenità le attività quotidiane, dall’attività fisica alla gestione dei pasti.
Controlli periodici: prevenire è meglio che curare
Le complicanze del diabete si sviluppano lentamente quando la glicemia resta alta per lungo tempo. Per questo sono raccomandati controlli regolari e programmati: fondo oculare per monitorare la retina, esami del sangue e delle urineper valutare la funzionalità renale, misurazioni periodiche di pressione arteriosa e colesterolo, oltre a esami cardiologici come l’elettrocardiogramma se indicati. La salute dei piedi merita un’attenzione speciale: la combinazione di neuropatia e problemi di circolazione può favorire lesioni che, se individuate e trattate precocemente, guariscono più rapidamente. La regolarità dei controlli permette di intervenire quando il danno è ancora prevenibile o reversibile.
Educazione terapeutica: conoscenza che fa la differenza
Un capitolo decisivo è l’educazione terapeutica. Significa imparare a conoscere la propria condizione, leggere i valori glicemici, riconoscere i segnali di allarme (ipoglicemia e iperglicemia), gestire i pasti, l’attività fisica e i farmaci nella vita reale (viaggi, lavoro, festività, imprevisti). Con il supporto del team sanitario e, quando possibile, di programmi strutturati, le persone con diabete possono condurre una vita lunga e attiva, migliorando la qualità della vita e riducendo in modo significativo il rischio di complicanze gravi. L’obiettivo non è la perfezione, ma la costanza: piccoli passi, ben sostenuti, portano a risultati solidi.
Leggi anche:

 it freepik
it freepik it freepik
it freepik it freepik
it freepik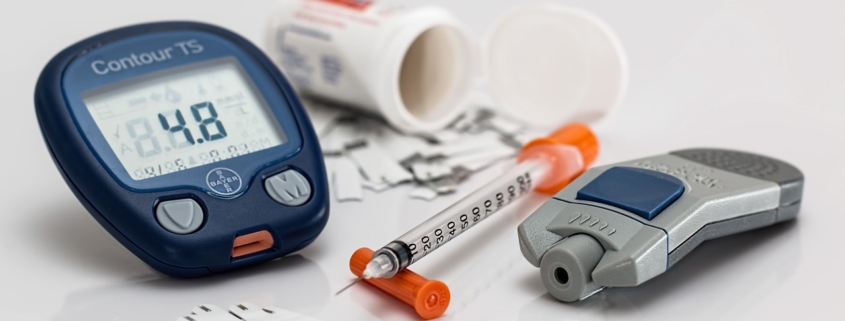



 it freepik
it freepik

