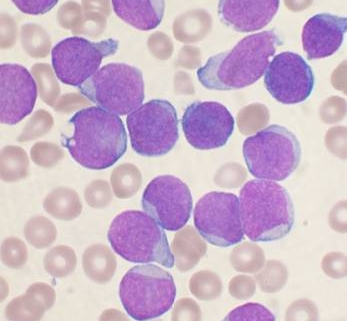
La leucemia linfoblastica acuta (LLA) è una delle forme più gravi di tumore del sangue e del midollo osseo. Oggi, grazie alla ricerca, si è arrivati a una maggiore comprensione della malattia. Lo sviluppo di trattamenti innovativi, tra cui gli anticorpi bispecifici e la terapia CAR-T, hanno aumentato le possibilità di guarigione. Ogni anno in Italia vengono diagnosticati circa 450 adulti e 400 bambini con questa malattia, ma per molti di loro la parola “guarigione” è già possibile.
La leucemia linfoblastica acuta: malattia rara e impattante
La leucemia linfoblastica acuta è una forma rara di cancro, che interessa in particolare i bambini. Ogni anno, in Italia, vengono diagnosticati circa 400 nuovi casi in età pediatrica e 450 in età adulta. Nonostante la sua rarità, la LLA è la neoplasia ematologica più comune nei bambini, in particolare tra i 2 e i 5 anni. La malattia, se non trattata, può progredire rapidamente, mettendo a rischio la vita del paziente. Secondo il professor Alessandro Rambaldi, docente di Ematologia all’Università degli Studi di Milano, intervenuto in un incontro organizzato dal Corriere della Sera, la probabilità di guarigione per i bambini è ora superiore al 90%, grazie a combinazioni terapeutiche avanzate.
Sintomi e diagnosi
I sintomi della leucemia linfoblastica acuta possono variare a seconda dell’età del paziente. Negli adulti, i segni più comuni sono stanchezza, febbre persistente, sanguinamenti e ingrossamento dei linfonodi. I bambini, invece, possono non mostrare sintomi evidenti nelle fasi iniziali. La diagnosi avviene attraverso una biopsia del midollo osseo e una serie di esami del sangue, che permettono di identificare il sottotipo di leucemia e determinare il trattamento più appropriato.
Il trattamento tradizionale: la chemioterapia
Il trattamento standard per la LLA è la chemioterapia, che si articola in tre fasi: induzione, consolidamento e mantenimento. L’obiettivo dell’induzione è eliminare la maggior parte delle cellule leucemiche e favorire la ripresa delle cellule ematiche normali. La fase di consolidamento mira a distruggere le cellule leucemiche residue, mentre la fase di mantenimento serve a prevenire la recidiva della malattia. In alcuni casi, quando la chemioterapia non risulta efficace o quando si verificano recidive, viene indicato il trapianto allogenico di cellule staminali emopoietiche.
Oggi terapie mirate e immunoterapia

CAR-T
Negli ultimi dieci anni, la ricerca ha introdotto nuove opzioni terapeutiche che stanno rivoluzionando il trattamento della leucemia linfoblastica acuta. Le terapie mirate, che agiscono su specifiche anomalie genetiche delle cellule leucemiche, sono tra le innovazioni più importanti. Tra queste, spiccano gli anticorpi bispecifici, che collegano i linfociti T, responsabili della risposta immunitaria, alle cellule tumorali, migliorando l’efficacia del trattamento.
Un altro sviluppo fondamentale è rappresentato dalla terapia CAR-T, che coinvolge la manipolazione genetica delle cellule T del paziente per renderle capaci di riconoscere e distruggere le cellule leucemiche. Questa terapia è indicata per i pazienti che non rispondono ad altri trattamenti e rappresenta una speranza concreta per i casi più gravi.
Il ruolo dell’immunoterapia
L’immunoterapia, che sfrutta le difese naturali dell’organismo, è un’altra innovazione fondamentale nella cura della leucemia linfoblastica acuta. In Italia, l’immunoterapia è già disponibile sia per gli adulti che per i bambini, con risultati promettenti. Il nostro Paese è stato tra i primi al mondo a utilizzare combinazioni terapeutiche innovative, come l’induzione con inibitori delle tirosin chinasi seguita dal consolidamento con anticorpi bispecifici.
La malattia residua minima: un parametro fondamentale per la cura
La “malattia residua minima” (MRD) è un concetto cruciale nella gestione della leucemia linfoblastica acuta. Si riferisce alla presenza di cellule leucemiche residue nel corpo anche dopo il trattamento. Test avanzati di biologia molecolare consentono di rilevare queste cellule, che non sono visibili al microscopio, anche quando il paziente sembra essere in remissione. La valutazione della MRD è essenziale per monitorare l’efficacia del trattamento e per decidere se è necessario un intervento ulteriore, come un trapianto o una terapia mirata.
Le prospettive future
I progressi nella ricerca sulla leucemia linfoblastica acuta non si fermano. Le terapie mirate, gli anticorpi bispecifici e la terapia CAR-T sono solo alcune delle conquiste che potrebbero cambiare il trattamento di questa malattia. Con il miglioramento continuo delle tecniche diagnostiche e terapeutiche, la possibilità di guarigione continua a crescere, offrendo speranza a milioni di pazienti in tutto il mondo.

 it.freepik
it.freepik







 “Recentemente è emersa l’opportunità di individualizzare il trattamento con la terapia a due farmaci invece di tre, ma entrambe le strategie presentano vantaggi specifici, da valutare caso per caso – spiega il Prof. Giovanni Di Perri, Professore Ordinario di Malattie Infettive, Università di Torino – La terapia a tre farmaci (oggi disponibile dnr.) rappresenta il massimo punto di sviluppo di ogni categoria (emivita lunga, potenza intrinseca, forgiveness), con livelli di potenza e tollerabilità tali da affrontare anche una non perfetta adesione. Una mancata aderenza del 20%, ad esempio, che in passato poteva costare il fallimento terapeutico, oggi con questa terapia diventa sostenibile. Questi dati ci devono indurre a valutare i benefici della triplice terapia nella definizione di un trattamento individualizzato e preciso per la persona con HIV”.
“Recentemente è emersa l’opportunità di individualizzare il trattamento con la terapia a due farmaci invece di tre, ma entrambe le strategie presentano vantaggi specifici, da valutare caso per caso – spiega il Prof. Giovanni Di Perri, Professore Ordinario di Malattie Infettive, Università di Torino – La terapia a tre farmaci (oggi disponibile dnr.) rappresenta il massimo punto di sviluppo di ogni categoria (emivita lunga, potenza intrinseca, forgiveness), con livelli di potenza e tollerabilità tali da affrontare anche una non perfetta adesione. Una mancata aderenza del 20%, ad esempio, che in passato poteva costare il fallimento terapeutico, oggi con questa terapia diventa sostenibile. Questi dati ci devono indurre a valutare i benefici della triplice terapia nella definizione di un trattamento individualizzato e preciso per la persona con HIV”. Secondo i dati UNAIDS, circa il 76% delle 39 milioni di persone nel mondo che vivono con l’HIV riceve la terapia antiretrovirale, e circa il 71% di esse ha il virus soppresso dalle terapie. Tuttavia, per frenare la diffusione dell’epidemia occorre ampliare le percentuali. “Anzitutto, è necessario aumentare gli screening per far emergere il sommerso, favorire diagnosi precoci e avviare al trattamento chi si scopra infetto – sottolinea il Prof. Massimo Andreoni, direttore scientifico
Secondo i dati UNAIDS, circa il 76% delle 39 milioni di persone nel mondo che vivono con l’HIV riceve la terapia antiretrovirale, e circa il 71% di esse ha il virus soppresso dalle terapie. Tuttavia, per frenare la diffusione dell’epidemia occorre ampliare le percentuali. “Anzitutto, è necessario aumentare gli screening per far emergere il sommerso, favorire diagnosi precoci e avviare al trattamento chi si scopra infetto – sottolinea il Prof. Massimo Andreoni, direttore scientifico  “Tra le terapie antiretrovirali più diffuse, quella con BIC/FTC/TAF ha dimostrato in vari trial clinici grande efficacia nel ridurre alcuni marcatori infiammatori e nel migliorare il funzionamento del sistema immunitario – spiega la Prof.ssa Giulia Marchetti, Professore Ordinario di Malattie Infettive Università di Milano, Ospedale San Paolo – Questo risultato rappresenta un grosso passo avanti nella somministrazione della terapia antiretrovirale, poiché queste molecole permettono alle persone con HIV, soprattutto quando iniziano la terapia precocemente con un sistema immunitario ancora robusto, di mantenere una buona qualità di vita e una sopravvivenza simile a quella della popolazione generale”.
“Tra le terapie antiretrovirali più diffuse, quella con BIC/FTC/TAF ha dimostrato in vari trial clinici grande efficacia nel ridurre alcuni marcatori infiammatori e nel migliorare il funzionamento del sistema immunitario – spiega la Prof.ssa Giulia Marchetti, Professore Ordinario di Malattie Infettive Università di Milano, Ospedale San Paolo – Questo risultato rappresenta un grosso passo avanti nella somministrazione della terapia antiretrovirale, poiché queste molecole permettono alle persone con HIV, soprattutto quando iniziano la terapia precocemente con un sistema immunitario ancora robusto, di mantenere una buona qualità di vita e una sopravvivenza simile a quella della popolazione generale”. It.freepik
It.freepik
 it.freepik
it.freepik
 L’Italia è maglia nera in Europa per infezioni da germi resistenti e per consumo di antibiotici. “Questo elevato consumo di antibiotici contribuisce significativamente all’aumento della resistenza antimicrobica – sottolinea il Prof. Ivan Gentile, consigliere SIMIT e Professore Ordinario di Malattie Infettive, Università degli Studi Federico II, Napoli – Tuttavia, si stima che le infezioni nosocomiali possano essere riducibili del 30% facendo più prevenzione negli ospedali e riducendo i consumi di antimicrobici.
L’Italia è maglia nera in Europa per infezioni da germi resistenti e per consumo di antibiotici. “Questo elevato consumo di antibiotici contribuisce significativamente all’aumento della resistenza antimicrobica – sottolinea il Prof. Ivan Gentile, consigliere SIMIT e Professore Ordinario di Malattie Infettive, Università degli Studi Federico II, Napoli – Tuttavia, si stima che le infezioni nosocomiali possano essere riducibili del 30% facendo più prevenzione negli ospedali e riducendo i consumi di antimicrobici. La Campania presenta un quadro particolarmente complesso riguardo all’antimicrobico resistenza e alle infezioni correlate all’assistenza, ribadiscono gli specialisti. “Il Sistema Regionale di Sorveglianza dell’Antibiotico Resistenza (Si.Re.Ar.), attivo dal 2010, ha evidenziato percentuali di resistenza tra le più elevate in Italia – sottolinea il Dott. Alberto Enrico Maraolo, consigliere SIMIT e ricercatore di Malattie Infettive Università Federico II di Napoli – In particolare, si osserva una diffusione significativa di patogeni multi-resistenti, come Klebsiella pneumoniae e Acinetobacter baumannii resistenti alla classe di antibiotici dei carbapenemi, con prevalenza superiore rispetto alla media nazionale ed europea.
La Campania presenta un quadro particolarmente complesso riguardo all’antimicrobico resistenza e alle infezioni correlate all’assistenza, ribadiscono gli specialisti. “Il Sistema Regionale di Sorveglianza dell’Antibiotico Resistenza (Si.Re.Ar.), attivo dal 2010, ha evidenziato percentuali di resistenza tra le più elevate in Italia – sottolinea il Dott. Alberto Enrico Maraolo, consigliere SIMIT e ricercatore di Malattie Infettive Università Federico II di Napoli – In particolare, si osserva una diffusione significativa di patogeni multi-resistenti, come Klebsiella pneumoniae e Acinetobacter baumannii resistenti alla classe di antibiotici dei carbapenemi, con prevalenza superiore rispetto alla media nazionale ed europea. it.freepik
it.freepik it.freepik
it.freepik
